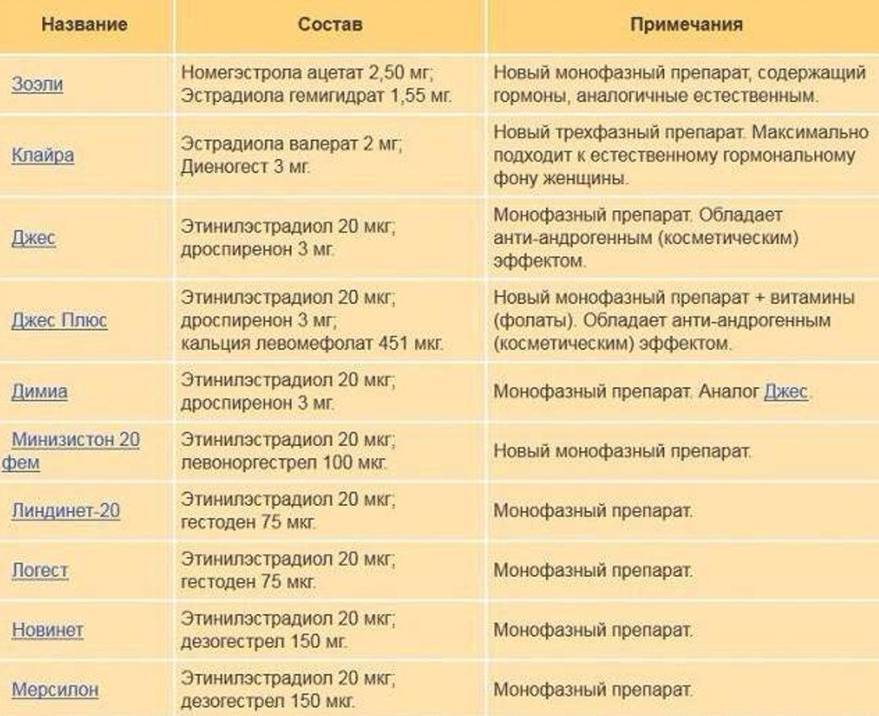
12 вопросов гинекологу: оральные контрацептивы
Содержание
Акушер-гинеколог центра «Седьмое небо», Далья Эль Диефи, рассказала BeautyHack, как правильно подбирать оральные контрацептивы и можно ли принимать один препарат в течение нескольких лет.
— Какие факторы нужно учитывать при подборе оральной контрацепции?
Контрацептивы не назначаются по совету подруги и не подбираются самостоятельно! Их может прописать только опытный акушер-гинеколог, принимая во внимание возраст, семейный статус, регулярность половой жизни, наличие сопутствующих гинекологических и соматических патологий, детей и их планирования в будущем.
— Нужно ли сдавать анализы перед назначением препарата?
Не только анализы! Необходимы гинекологический осмотр, УЗИ органов малого таза, мазки на флору, цитологию, скрытые инфекции, исследования крови на уровень гормонов и свертываемость.
— Правда ли, что от контрацептивов можно поправиться/похудеть?
10-15 лет назад оральные контрацептивы (ОК) содержали ударную дозу эстрогена (стероидный женский половой гормон), что могло стать причиной набора веса. В препаратах нового поколения содержание гормонов сведено к минимуму: их ровно столько, сколько необходимо, чтобы оказать воздействие. Незначительная прибавка в весе (1-2 кг) может наблюдаться в первые несколько месяцев после начала приема контрацептива. Не стоит паниковать! Это связано с тем, что в процессе адаптации к препарату организм задерживает влагу в тканях.
— Применяют ли оральную контрацепцию для лечения гинекологических заболевания?
Кроме своей основной функции – предохранять от нежелательной беременности, гормональные контрацептивы решают ряд других задач: уменьшение менструальных болей, профилактика ПМС, снижение риска развития раковых заболеваний. Они помогают бороться с угревой сыпью и улучшают состояние кожи. При бесплодии оральные контрацептивы тоже назначаются. Препараты дают возможность яичникам «отдохнуть», после чего они начинают работать с новой силой. Это увеличивает шансы забеременеть.
— Правда ли, что оральные контрацептивы сгущают кровь? Какие последствия от этого могут быть?
Прием гормональных контрацептивов действительно может провоцировать тромбообразование и «сгущение» крови. Но только у женщин, имеющих к этому предрасположенность. Риск «сгущения» крови повышается при курении, варикозном расширении вен, сахарном диабете. Аккуратно нужно относиться к приему контрацептивов при наследственной предрасположенности к тромбоэмболии (закупорка сосуда сгустком крови).
Аккуратно нужно относиться к приему контрацептивов при наследственной предрасположенности к тромбоэмболии (закупорка сосуда сгустком крови).
— Есть ли противопоказания к применению оральных контрацептивов?
Есть, и много: артериальная гипертензия, заболевание печени, эпилепсия, заболевания щитовидной железы, мигрень, сахарный диабет с осложнениями, рак груди, период лактации более 6 месяцев после родов, недавно перенесенные травмы, ожирение.
— Нужно ли менять препарат, если да, то как часто?
Если подобранный препарат не вызывает дискомфорта, побочных эффектов (выпадение волос, набор веса и прочих) и нормально переносится организмом, его можно не менять – контрацептивы не вызывают привыкания.
— Можно ли принимать контрацепцию без перерыва?
Перерыв – гормональная «встряска» для организма. Она может быть вредна для женщины. Поэтому, если она пьет контрацепцию на протяжении длительного времени, нужно продолжать это делать до момента планируемой беременности.
— Что делать, если пропустила прием таблетки?
Пропущенной считается таблетка, принятая с опозданием на 24 часа и более. В зависимости от препарата нужно либо выпить следующую, либо использовать дополнительные методы контрацепции — в данном случае следует читать инструкцию. Никогда ее не выбрасывайте!
— Можно ли принимать оральные контрацептивы кормящим?
Выбор оральных контрацептивов для кормящих женщин ограничен. Они должны быть полностью безопасны для малыша и иметь высокую степень защиты. Кормящим мамам я бы рекомендовала использовать барьерные средства контрацепции. Возможно применение спермацидных местных средств: таблеток, мазей, свечей. Иногда после родов женщинам рекомендуют установить гормональные внутриматочные системы (спираль). Тут все индивидуально!
— Совместимы ли контрацептивы с алкоголем?
Алкоголь в разумных количествах употреблять можно, но желательно, чтобы после приема таблетки прошло 2 часа.
-Нужно ли принимать контрацепцию при отсутсвии длительное время полового парнера?
Если гормональные контрацептивы были назначены с целью предохранения от нежелательной беременности и не решают других задач (лечение акне, восстановление гормонального фона), можно сделать перерыв в приеме после консультации со своим гинекологом.
Врач-гинеколог о гормональных противозачаточных таблетках
По авторитетному мнению наших врачей-гинекологов, гормональные противозачаточные препараты на сегодняшний момент являются одним из самых надежных и безопасных способов предупреждения нежелательной беременности. Хотя стоит констатировать тот факт, что у многих женщин, обращающихся в платные гинекологические центры по данному вопросу, до сих пор имеются предубеждения относительно этих средств. Постараемся их развенчать.Откуда недоверие к гормональной контрацепции?
Итак, пожалуй, самое распространенное заблуждение по поводу данной контрацепции — это вред для здоровья и фигуры, который гормональные противозачаточные средства могут причинить женскому здоровью. Бытует масса разговоров о страшных побочных эффектах, якобы в таблетках содержатся мужские гормоны, вызывающие гормональную бурю и резко увеличивающие вес. Современная клиника гинекологии спешит вас уверить — это не так. Причина подобных мифов кроется на поверхности, виной тому противозачаточные средства первого поколения, которые на самом деле обладали некоторым количеством побочных эффектов. Хотя, справедливости ради, стоит заметить, что данные сведения были так же несколько преувеличены. Дело в том, что женщина не спешит обращаться в государственные или платные гинекологические центры, а подбирает препараты сама. А это грубая ошибка, которая в большинстве случаев не имеет права на исправление. Гормональные контрацептивы не терпят пренебрежительного к ним отношения.
Бытует масса разговоров о страшных побочных эффектах, якобы в таблетках содержатся мужские гормоны, вызывающие гормональную бурю и резко увеличивающие вес. Современная клиника гинекологии спешит вас уверить — это не так. Причина подобных мифов кроется на поверхности, виной тому противозачаточные средства первого поколения, которые на самом деле обладали некоторым количеством побочных эффектов. Хотя, справедливости ради, стоит заметить, что данные сведения были так же несколько преувеличены. Дело в том, что женщина не спешит обращаться в государственные или платные гинекологические центры, а подбирает препараты сама. А это грубая ошибка, которая в большинстве случаев не имеет права на исправление. Гормональные контрацептивы не терпят пренебрежительного к ним отношения.Гормональная контрацепция. Есть ли минусы?
Что касается современных препаратов, то у них наблюдаются только сплошные преимущества (конечно же, если они подобраны врачом в клинике гинекологии). Такие гормональные контрацептивы не только защитят от нежелательной беременности, но и окажут благотворное лечебное воздействие на весь женский организм. Они нормализуют менструальный цикл, который на радость женщине становится совершенно безболезненным явлением, предохраняют от рака яичников, рака эндометрия, от множества доброкачественных опухолей, в результате их использования улучшается состояние кожи, волос и ногтей. Гормональные противозачаточные препараты содержат в своем составе химические вещества, аналогичные женским половым гормонам: эстрагену и прогестерону. Они работают таким образом, что эффективно подавляют созревание яйцеклетки, перекрывают доступ спермиям в полость матки.
Они нормализуют менструальный цикл, который на радость женщине становится совершенно безболезненным явлением, предохраняют от рака яичников, рака эндометрия, от множества доброкачественных опухолей, в результате их использования улучшается состояние кожи, волос и ногтей. Гормональные противозачаточные препараты содержат в своем составе химические вещества, аналогичные женским половым гормонам: эстрагену и прогестерону. Они работают таким образом, что эффективно подавляют созревание яйцеклетки, перекрывают доступ спермиям в полость матки.И все-таки минус у гормональных противозачаточных препаратов, к сожалению, есть: их нужно принимать регулярно, каждый день. Как правило, одна упаковка содержит 21 противозачаточную таблетку. Их нужно принимать каждый день, врачи клиники гинекологии рекомендуют это делать в одно и то же время. После приема последней таблетки делают недельный перерыв (на семь дней), на этот период у женщины проходит менструация. По ее завершению возобновляется прием таблеток. В том случае, если было пропущено время очередного приема таблетки, эффективность контрацепции снижается.
В том случае, если было пропущено время очередного приема таблетки, эффективность контрацепции снижается.
Как выбрать гормональные контрацептивы?
И вот лучшая гинекология в Москве найдена. А что дальше? Заблуждением будет предполагать, что врач-гинеколог выпишет вам рецепт контрацептивов без осмотра и анализов, это было бы грубейшей ошибкой с его стороны. Ведь каждая женщина индивидуальна, у нее свои особенности работы организма, уникальный гормональный фон, возможно, какие-либо заболевания в анамнезе. Все это обязательно учитывается при подборе гормональных препаратов. Врач-гинеколог должен осмотреть женщину, расспросить о привычках, выяснить, нет и у нее каких-либо жалоб на здоровье, а после обязательно направить на гормональное исследование. Только по результатам данных процедур можно подобрать хорошее эффективное средство, которое на сто процентов предотвратит нежелательную беременность и не вызовет побочных эффектов.Гормональная контрацепция. Лотерея здоровья? — Екатерина Безымянная.
 Разноцветная жизнь. Отношения и зависимости — LiveJournalЗнаете, есть такой эффект: тебе вдруг начинает казаться, что все вокруг в курсе какого-то сакрального знания, и только мимо тебя оно почему-то прошло.
Разноцветная жизнь. Отношения и зависимости — LiveJournalЗнаете, есть такой эффект: тебе вдруг начинает казаться, что все вокруг в курсе какого-то сакрального знания, и только мимо тебя оно почему-то прошло.И ты молчишь, чтобы не показаться идиоткой, потому что тебе реально кажется, что все это знают, поэтому им нет нужды говорить об этом вслух, ведь и так предполагается, что все в теме, и только ты…
А потом оказывается: нет. Не всё так просто. И все боятся показаться идиотами. Поэтому и молчат.
* * * * *
Я хочу, нет, я обязана продолжить разговор об оральных контрацептивах.
Я очень сильно озадачилась, прочитав под прошлым постом это дикое для меня количество комментариев от женщин, для которых приём оральных контрацептивов имел негативные последствия.
Им вторили и в паблике вконтакта.
Даже если учесть момент, что те, у кого всё было хорошо, просто молчат об этом, всё равно, женщин, у которых приём ОК вызвал ряд вполне серьёзных проблем — просто нереально, зашкаливающе много.
Но так ведь не должно быть. И я сильно задумалась:
А может, прав автор вот этого комментария: «Если подбирать самой или у бабки-повитухи по принципу: посоветуйте что-нить дешёвое, то да, наверное, всё плохо. Опрос не является отображающим реальность без указания главного: как препарат был выбран.»?
Но ведь вряд ли все эти женщины выбирали себе препарат без врача? Да, какая-то часть — наверняка. Но не все же. А что же произошло с остальными?
Потом я увидела этот комментарий:
-Ну можно и не у бабки-повитухи, а у врача высшей категории, и тоже через жопу. Я через год после свадьбы решила перейти на ОК, пошла к хорошему врачу, она без анализов, без нихрена выписала два названия — сказала, чтобы сама выбрала что нравится.
И этот:
-Везде пишут, что подбирать надо с врачом, но я когда после беременности заикнулась, на меня в гинекологии так посмотрели странно и сказали «не знаю, попейте вот эти» и сунули пачку самых дешёвых таблеток, сейчас уже даже названия не вспомню.
И этот:
-Мне в разное время 3 разных гинеколога на вопрос о таблетках сразу отвечали — «ну попробуй вот это или это, а если денег нет — вот это». И вот вроде я не сама выбирала и не на консилиуме из подруг-соседок был решён этот вопрос, но вероятность того, что побочные эффекты были связанны именно с таким подбором таблеток, очень велика. И мне кажется, у многих подобная проблема.
И я вдруг задумалась: а как выписывали эти препараты мне?
И почувствовала себя идиоткой.
Потому что вспомнила: мой врач, которому я доверяю последние несколько лет и который это доверие, в общем-то, оправдывает, не назначал мне никаких особых анализов.
Да, перед этим у меня был обычный мазок и плановая цитология, которую я взяла за правило регулярно делать после тридцати.
Иии…. всё. Не было никаких анализов на гормоны. Был общий анализ крови, и то, я принесла его даже как-то по случайности.
А больше ничего.
И врач просто выписал мне таблетки, которые я купила и пила. У меня не было побочных эффектов, я бросила их принимать только потому, что отпала надобность.
У меня не было побочных эффектов, я бросила их принимать только потому, что отпала надобность.
Я позвонила подруге, о которой писала в прошлом посте, и спросила у неё, какие именно анализы назначил ей врач перед приёмом ОК? Какие гормоны она проверяла?
Ну вы поняли, да? Ни-ка-ких. Только мазок. Всё.
Я спросила о её враче. Она надиктовала данные с визитки: акушер-гинеколог высшей категории, от себя добавила — ходит несколько лет, доктор в районе известная, слава ходит.
И почему эта хорошая доктор не назначила никаких анализов на гормоны?
И вот тут у меня, что называется, шерсть дыбом и встала.
Чёрт возьми, да что же означают тогда эти слова «правильно подобранные оральные контрацептивы»?
Ведь мы повторяем их друг за дружкой, как попугайчики, но…
КАК их должны подбирать правильно? Какие анализы должен назначить врач?
Почему об этом никто не говорит?
Почему женщина, идя на приём, даже не в курсе, ЧТО ей должны проверить перед тем, как вмешиваться гормонами, пусть и небольшими дозами, в её организм?
Что имеют ввиду все эти женщины, сторонницы оральной контрацепции, которые пишут, что у них не было побочек потому, что им назначал препарат грамотный врач?
Что это вообще за зверь — грамотный врач? ЧТО такого он сделал перед тем, как?
И как в этом случае отличить грамотного врача от неграмотного?
Это какой-то всеобщий заговор молчания, честное слово.
Вот тогда я и задумала написать этот пост.
* * * * *
Я озадачилась и решила, что нам тут нужен гинеколог, который сможет чётко и внятно ответить на все эти вопросы.
У нас в жж есть гинеколог, doktor-natasha.
Я периодически её читаю и она мне кажется достаточно здравым врачом. И я решила поискать, что по этому поводу пишет она.
И вот дальше началось интересное.
Я нашла у неё пост именно про ОК.
Пост начинается словами:
«Вот я бы тому, кто пустил «слух» о вреде гормонов — пускалку-то оторвала!
Дорогие друзья, напомню классику — цитирую Парацельса (почитываю на ночь): «нет ни лекарства ни яда, есть — ДОЗА», хочу добавить от себя лично — и не только ДОЗА, а еще и индивидуальная переносимость, работа ферментов печени, прогнозируемые эффекты, побочные действия, осложнения применения у ЛЮБОГО лекарственного средства.».
Я подумала: ну наконец-то, сейчас нам всем, девчонкам, хоть кто-то это объяснит.
Читала и думала: ну где же она расскажет о том, как назначаются таблетки, какие анализы сдаются и т.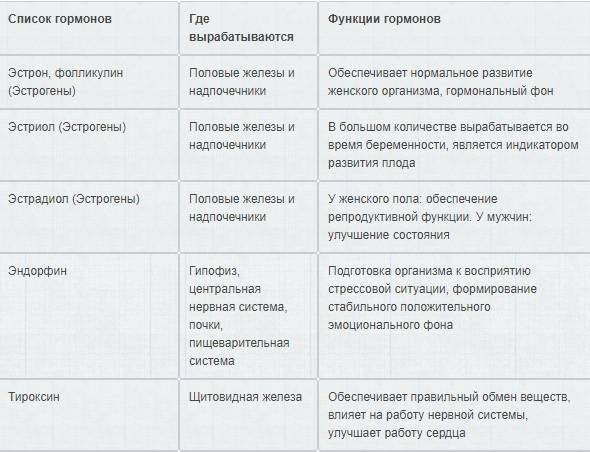 д.
д.
И тут оппа — меня ждала полная неожиданность:
«Перед назначением контрацептива врач обязан отправить вас на УЗИ молочных желез и на анализ крови на свертываемость.
Анализ на собственные гормоны при простом назначении контрацептивов не делается, а если делается — это РАЗВОД!!! потому что на основе ваших гормонов НЕ НАЗНАЧАЕТСЯ препарат.
Исключение, опять же — это ситуации, когда гормональные контрацептивы назначаются для ЛЕЧЕНИЯ какой-то патологии. То есть это уже ЛЕЧЕБНЫЙ, а не КОНТРАЦЕПТИВНЫЙ препарат.»
Что?! При назначении контрацептивов не требуется анализ на гормоны?!
Тогда как их подбирают, если такого анализа при этом не требуется — только узи и на свёртываемость крови.
То есть, по сути, проверяют не то, насколько контрацептив тебе подходит, а то, насколько здоров твой организм, чтобы он мог это перенести?!
И то, похоже, даже этим анализом на свёртываемость многие врачи просто пренебрегают. А уж назначать ОК курящим женщинам — так и вовсе у нас обычное дело.
То есть, выходит, что действительно врачи назначают нам гормональные таблетки реально методом тыка пальцем в небо: подойдёт или нет?!
Нет, в случае гинекологических проблем я примерно понимаю, как происходит назначение гормонального препарата в качестве лекарственного средства.
Наверняка, доктор знает, что, к примеру, вот этот гормон может подавлять, скажем, рост опухоли, и там положительные эффекты от приёма перевешивают возможные побочные явления. Риск есть, но это хотя бы оправданный риск.
Но как и каким способом начинают регулировать что-то в организме здоровой женщины?
Что, в самом деле по рекламным буклетам, выходит?
«А вот эти неплохие, попробуйте».
«Что, не подошли? Ну попробуйте другие».
Ну не пи*дец ли?
Почему бы просто честно не сказать: «Мы не знаем, к чему это приведёт, мы просто ставим эксперименты над вашим организмом».
То есть, это, выходит, норма, назначать гормональную таблетку, не интересуясь, что там с гормонами у самой женщины?
А дальше — и с гормонами, и с побочкой — это уж как повезёт.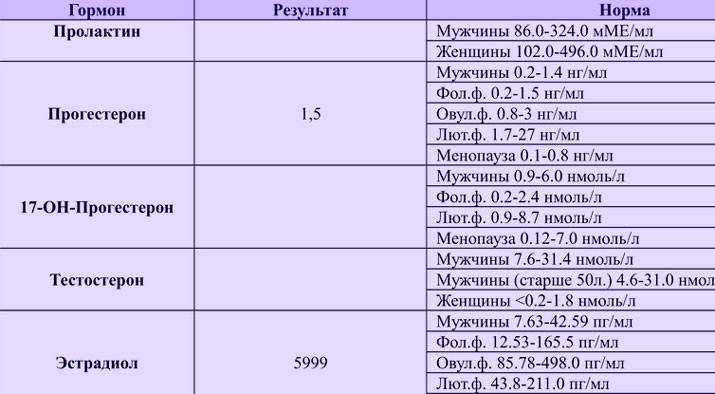 Только вот, судя по комментам выходит, что не везёт очень и очень многим.
Только вот, судя по комментам выходит, что не везёт очень и очень многим.
И все эти женщины, у которых потом не было проблем… выходит, дело не в правильно подобранных контрацептивах, а в том, что… им просто повезло?
Я решила, что, должно быть, я чего-то не поняла. Я полезла в комментарии к доктору, может, там где-то разъяснят.
И с ужасом поняла, что там — примерно то же, что и у меня. Женщины рассказывают о всевозможных побочных эффектах, испытанных на себе.
И женщины задают вопросы и просят объяснить, на основании каких именно данных, кроме рекламных буклетов, врачи назначают ОК.
И ни одной доктор не ответила. Ни одной доктор не рассказала, КАК именно без анализов врачи назначают конкретные ОК.
Женщины задают вопросы. А доктор… доктор молчит. И единственное, что говорит, это:
«Я высказываю свои мысли. не задаю вопрос и не нарываюсь на него, а достаточно полно и с аргументацией высказываю свои мысли. не обещая отвечать на комментарии… третье — я никого и не в чем не хочу убедить, опять же — это мой мир и я так вижу. хотите присоединиться — добро пожаловать.»
хотите присоединиться — добро пожаловать.»
И вот это пи*дец, ящитаю.
(Это, на самом деле, не к Доктору Наташе претензии, если что. Доктор Наташа, на мой взгляд читателя, неплохой доктор, грамотный. Это вопросы к системе в целом.)
Потому что всё больше я понимаю, что слова «правильно подобранные ОК» — выходит, на самом деле ничего не значат и ни о чём не говорят.
Они не правильно или не правильно подобраны, они просто подошли или нет. Тупо методом тыка пальцем в небо и собственный организм.
Надо было дожить до 34 лет, чтобы понять: их не назначают конкретно под тебя и для тебя. Их просто подбирают методом эксперимента над твоим организмом.
Повезло? Хорошо.
Не повезло?
А попробуй ещё вот это.
Да, у меня волосы дыбом встали, когда я это поняла.
Когда я поняла, что все эти слова «должен подбирать врач», на самом деле — профанация. Заговор.
Я хочу знать, на основании каких данных, кроме цвета моих глаз, врач назначает мне, здоровой женщине, гормональные контрацептивы.
Почему меня не предупреждают о том, что это — лотерея?
Почему у меня, чёрт возьми, не берут расписку о том, что я хорошо понимаю риск?
Почему я так слепо верю врачам?
Я особо подчеркну: я не призываю забить на докторов: если уж и с помощью доктора такое назначение может принести массы побочных эффектов, то прописывать такое самой себе вообще смертельно опасно. (Анализ на свёртываемость крови берут далеко не просто так, оторвавшийся тромб — это мгновенная смерть!)
Но я призываю к критичности. Критичности ко всему, что мы слышим. И ко всему, что нам назначают. Мы слишком слепо верим.
И я хочу спросить у женщин, которые принимали ОК:
-Как вам назначали эти препараты? Какие анализы вы перед этим сдавали?
Я хочу спросить у гинекологов, если таковые тут есть:
-По какому принципу на самом деле назначаются гормональные контрацептивы?
И ответ «ну, это современно» или «а попробуйте вот эти, если не подойдёт — то вот эти» — меня уже не устроит.
Я хочу знать, что со мной делают.
________
© Екатерина Безымянная
Подбор методов контрацепции в клинике «Оксфорд Медикал — Киев»
Требования к эффективности и безопасности контрацептивов растут с каждым годом. Самыми востребованными сегодня являются барьерные контрацептивы (вагинальные свечи, кремы, тампоны) и оральные средства контрацепции — гормональные противозачаточные таблетки. На первый взгляд, выбор противозачаточного средства несложен. Однако стоит помнить, что уровень воздействия гормональных препаратов на женский организм очень велик, поэтому участие врача-гинеколога в выборе вида контрацептива обязательно.
Врачи отделения гинекологии клиники «Оксфорд Медикал» проводят не только консультации, но и предлагают пройти осмотр и сдать несколько анализов. Благодаря такой несложной диагностике врач может подобрать наиболее подходящий и эффективный метод контрацепции, с учетом особенностей организма пациентки и её индивидуальных пожеланий.
НАДЕЖНЫЕ МЕТОДЫ КОНТРАЦЕПЦИИ
Внутриматочная контрацепция, которая представляет собой введение в полость матки рожавшей женщины специальных устройств (внутриматочной спирали или гормональной системы). Внутриматочная спираль вызывает асептическое воспаление, и оплодотворенная яйцеклетка не может прикрепиться к стенке матки. Побочные эффекты: повышенный риск внематочной беременности, воспалительные заболевания. Гормональная система в организме женщины каждый день, на протяжении пяти лет, выделяется определенное количество гормона, провоцирующего сгущение слизи в шейке матки, из-за чего сперматозоидам не удается проникнуть в полость матки.
Данные препараты предотвращают овуляцию. Подбор врачом гормональных контрацептивов обеспечит женщине не только надежную защиту от не планируемой беременности, но также улучшит состояние кожи и самочувствие при менструациях, снизит вероятность внематочной беременности.
Гормональные контрацептивы, к которым относятся:
- таблетки;
- вагинальные кольца;
- пластыри.

Хирургическая стерилизация. Этот метод применяется в двух случаях:
- когда пара имеет двоих и больше детей и больше не планирует;
- когда женщине по состоянию здоровья беременность строго противопоказана.
Данный метод необратим и имеет определенные хирургические риски.
ВИДЫ НЕНАДЕЖНЫХ МЕТОДОВ КОНТРАЦЕПЦИИ
Прерванный половой акт. Этот метод абсолютно ненадежен, поскольку сперматозоиды, которые находятся в смазке, могут выделяться до акта непосредственного семяизвержения. У мужчин прерывание полового акта вызывает нарушения сокращения мышц промежности и предстательной железы. При регулярном применении возникают невротические состояния, застойный простатит и импотенция.
Календарный метод — ежемесячное вычисление момента овуляции и отказ от сексуальных контактов в это время. Данный метод требует ежедневной оценки шеечной слизи и измерения базальной температуры. Несмотря на сложность исполнения, такой метод контрацепции очень ненадежен, так как сперматозоиды довольно долго сохраняют дееспособность.
Метод лактационной аменореи — для полового акта используется время отсутствия у кормящей мамы овуляции и менструации. Этот метод ненадежен, поскольку первая овуляция после рождения ребенка практически всегда наступает до первых месячных, и определить её точное время практически невозможно.
Химические контрацептивы, к которым относятся:
- тампоны;
- свечи;
- кремы.
Их действие основано на способности обездвиживать сперматозоиды. Главный недостаток — при регулярном применении очень страдает микрофлора влагалища, довольно часто возникает дисбактериоз.
Презервативы. Самое главное преимущество презервативов — защита партнёров от инфекций. Но применение презервативов довольно часто закачивается беременностью по многим причинам:
- неправильное или несвоевременное надевание;
- повторное использование;
- низкое качество презерватива и т.д.
ПОДБОР КОНТРАЦЕПТИВОВ В КЛИНИКЕ «ОКСФОРД МЕДИКАЛ»
Решение о продолжении рода — одно из самых важных и ответсвенных в жизни представителей обоих полов. Если вы не готовы к беременности, вынашиванию и рождению ребенка, приходите в «Оксфорд Медикал» за подбором контрацепции. Мы работаем для вас по адресу в Киеве: ул. Глубочицкая, 40Х, с 8.00 до 21.00, без выходных и праздников.
Если вы не готовы к беременности, вынашиванию и рождению ребенка, приходите в «Оксфорд Медикал» за подбором контрацепции. Мы работаем для вас по адресу в Киеве: ул. Глубочицкая, 40Х, с 8.00 до 21.00, без выходных и праздников.
Подбор контрацепции в Новосибирске | Запись на прием и цены в платном отделении гинекологии
Контрацепция (от латинского contra — «против», conception — «зачатие») — метод контроля рождаемости, а также сохранения здоровья женщины.
Методы контрацепции:
1. Биологический.
2. Барьерные (механические).
3. Химические (спермициды).
4. Прерванное половое сношение.
5. Внутриматочная контрацепция.
6. Гормональная контрацепция.
7. Хирургическая стерилизация.
Биологический метод
Биологический метод отказ от занятий сексом в дни овуляции или переход в это время на другие методы контрацепции. Эффективность сильно зависит от регулярности цикла каждой женщины. Противопоказания метода — нерегулярный менструальный цикл.
Эффективность сильно зависит от регулярности цикла каждой женщины. Противопоказания метода — нерегулярный менструальный цикл.
Календарный метод
Календарный метод — расчёт менструального цикла на основе опыта за последний год. Противопоказания и недостатки метода — нельзя определить дни овуляции, неэффективен у женщин с нерегулярным циклом.
Температурный метод
Температурный метод — измерение температуры в прямой кишке в течение всего менструального цикла. Повышение температуры говорит об овуляции. Ограничения метода — низкий противозачаточный эффект, необходимость каждый день измерять ректальную температуру.
Эти методы являются крайне неэффективными и потеряли свою актуальность в связи со значительным прогрессом возможностей современной медицины и фармакологии.
Прерванный половой акт
Обычное занятие сексом заканчивается эякуляцией вне половых путей женщины.
Барьерный метод
Барьерный метод — блокирование пути сперматозоидов. Особенности — удобство, защита от венерических болезней, практически полное отсутствие противопоказаний, отсутствие гормональных изменений в организме, могут применяться без консультации с врачом.
Химический метод
Спермициды — вещества поражающие сперматозоиды. Выпускаются во всевозможных формах — суппозитории, кремы, гели, пены. Преимущество — простота в применении, предохранение от некоторых венерических заболеваний. Недостаток метода — низкий контрацептивный эффект, необходимость планирования применения препарата за несколько минут до секса.
ВНУТРИМАТОЧНЫЕ СРЕДСТВА
Выделяют три основных вида ВМС.
Инертные. Самые старые представители этой группы. Запрещены к использованию из-за самопроизвольных выпадений.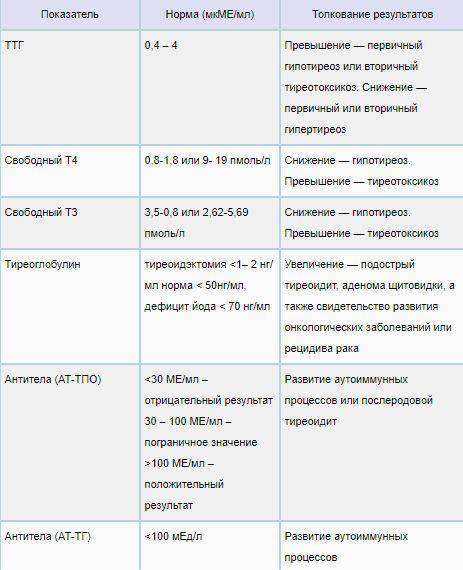
Медьсодержащие. Второе поколение внутриматочных контрацептивов. Главные преимущества — высокая эффективность, хорошая переносимость, простота установки и снятия.
Гормоносодержащие. Самое современное поколение ВМС. Этот тип спирали оказывает прямое местное воздействие на внутреннюю оболочку матки, трубы и слизистую оболочку шейки. Преимущество — является уменьшение частоты выделений, снижение вероятности воспалительных заболеваний внутренних половых органов.
Преимущества ВМС:
-
использование ВМС не связано с необходимостью менять привычный образ жизни;
-
после установки ВМС необходимо только регулярное наблюдение гинекологом;
-
ВМС подходит для женщин старшего возраста и в случаях, когда у них есть противопоказания к применению ОК;
-
ВМС могут использоваться во время грудного вскармливания;
-
возможность применения в течение длительного времени, часто до 10 лет;
-
низкая суммарная стоимость контрацепции.

Абсолютные противопоказания к использованию ВМС:
-
воспалительные заболевания внутренних половых органов;
-
беременность;
-
рак органов репродуктивной системы.
Относительные противопоказания:
-
аномалии развития половых органов;
-
миоматозные поражения матки;
-
гиперпластические состояния эндометрия;
-
гиперполименорея;
-
заболевания крови.
Ранние осложнения и побочные реакции: дискомфорт или боль внизу живота, боли в спине, кровянистые выделения.
Гормональная контрацепция
Гормональная контрацепция — это использование синтетических аналогов гормонов.
По содержанию гормонов они делятся на:
-
комбинированные эстроген-гестагенные препараты;
-
мини-пили;
-
инъекционные;
-
пластыри;
-
вагинальные кольца;
-
посткоитальные препараты для экстренной контрацепции.
Преимущества гормональных контрацептивов:
-
высокая эффективность;
-
немедленный эффект, если начать прием таблеток с 1-го дня цикла;
-
малое количество нежелательных эффектов;
-
не нарушают естественный ход полового акта;
-
удобство в применении;
-
положительные побочные эффекты;
-
возможность параллельного лечения, например, при бесплодии.

Кроме высокого уровня безопасности, женщины могут почувствовать снижение болей во время менструаций, сами они становятся менее обильными и менее продолжительными. Менструальный цикл становится регулярным, благодаря комбинированию препаратов в таблетках. Кроме того, оральные контрацептивы профилактика внематочной беременности, снижение риска рака яичников и эндометриоза. Также, таблетки сгущают шеечную слизь, и препятствуют микроорганизмам и сперматозоидам преодолеть этот этап внедрения.
Недостатки гормональных контрацептивов:
-
требуют высокого уровня дисциплины и контроля для ежедневного приема в одно и то же время;
-
пропуск таблетки увеличивает вероятность беременности;
-
эффективность может снижаться при использовании некоторых препаратов;
-
возможны побочные эффекты, например, венозный тромбоз;
-
не защищают венерических болезней и СПИДа.

Правила для сдачи крови на биохимию, сахар, гормоны и общий анализ крови
Правила для сдачи общего анализа крови.
- Если предстоит сдавать общий анализ крови, последний приём пищи должен быть не позже, чем за 3 час до сдачи крови. Завтрак может состоять из несладкого чая, несладкой каши без масла и молока.
- За 1 час до взятия крови необходимо воздержаться от курения.
- Не следует сдавать кровь после рентгенологических исследований, физиотерапевтических процедур
- Прием воды на показатели крови влияние не оказывает, поэтому воду пить можно
Правила для сдачи анализа крови на биохимию, сахар, гормоны
Кровь для выполнения лабораторных исследований рекомендуется сдавать утром натощак – между последним приемом пищи и взятием крови должно пройти не менее 8 – 12 часов. Вечером предшествующего дня рекомендуется необильный ужин. Желательно за 1 – 2 дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье или было посещение бани или сауны – необходимо перенести лабораторное исследование на 1 – 2 дня.
Желательно за 1 – 2 дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье или было посещение бани или сауны – необходимо перенести лабораторное исследование на 1 – 2 дня.
За 1 час до взятия крови необходимо воздержаться от курения.
Не следует сдавать кровь после рентгенологических исследований, физиотерапевтических процедур. Необходимо исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Перед процедурой следует отдохнуть 10 – 15 минут и успокоиться.
Необходимо помнить, что результат исследования может быть искажен действием принимаемых лекарственных препаратов или продуктами их метаболизма, поэтому забор крови производится до приема лекарственных препаратов. Перед сдачей анализа следует проконсультироваться у врача о возможности ограничения приема лекарственных препаратов для подготовки к исследованию.
Учитывая суточные ритмы изменения показателей крови повторные исследования целесообразно проводить в одно и то же время.
Прием воды на показатели крови влияние не оказывает, поэтому воду пить можно.
Детский гинеколог объяснила, как помочь девочке в «критические дни» — Российская газета
Как помочь девочке в «критические дни»? Лечение гормонами: надо ли бояться? Об этом и не только обозреватель «РГ» беседует с главным детским гинекологом Минздрава России профессором Еленой Уваровой.
Елена Витальевна, почему в последнее время все чаще нарушается календарь «критических» дней у девочек?
Елена Уварова: Да, к сожалению, это так. Нерегулярные месячные в большинстве случаев связаны с неправильным питанием. Современные девочки в погоне за модой, за соответствием стандартам Голливуда по своему усмотрению садятся на ту или иную диету. Ко мне нередко обращаются родители, мягко говоря, очень худеньких девочек, которым уже скоро 15-16 лет, а «больные» дни у них так и не появились. Еще одна причина — нездоровая увлеченность силовыми упражнениями и фитнесом.
Но есть и другая крайность: это когда развивается потребность заедать стресс. Девочки заедают его в таком количестве, что из-за лишних килограммов им тяжело двигаться. А результат — отсутствие месячных, когда они уже должны быть. Более того, если они и появляются, то проходят либо нерегулярно, либо чрезмерно длительно.
Девочки заедают его в таком количестве, что из-за лишних килограммов им тяжело двигаться. А результат — отсутствие месячных, когда они уже должны быть. Более того, если они и появляются, то проходят либо нерегулярно, либо чрезмерно длительно.
Вот пришла к вам такая девочка. Скорее всего, с мамой. Что вы назначаете для регуляции? Гормоны? Но они не лишены побочных явлений и, наверное, не безопасны?
Елена Уварова: Я назначаю любое лечение только после детального обследования, чтобы понять наиболее вероятную причину сбоя. Если по результатам обследования понимаю, что гормоны могут помочь восстановлению ритма или необходимы для профилактики рецидива нарушений цикла, я индивидуально подбираю вид и длительность применения гормонального препарата. И если гормоны необходимы для лечения, то они не только не опасны, а очень важны на данном этапе. Хотя кроме гормонов есть и другие не менее эффективные растительные и витаминно-минеральные комплексы. Все индивидуально!
Кстати, нередко сбои происходят еще и потому, что девочки просто психологически не готовы к таким изменениям в своем организме, в своей жизни.
Мы создали сайт для девочек и их родителей, который может подсказать адрес ближайшего к дому детского гинеколога
Готовить должен кто? Родители, школа? Но нередко вся информация — от друзей или из Интернета.
Елена Уварова: Прежде всего мама, бабушка. Или старшая сестра, если она есть. А в школе, к сожалению, редко об этом умеют с девочками деликатно поговорить. Например, на уроках физкультуры нельзя заставлять девочку в «критические» дни выполнять стандартный набор упражнений. Но учитель физкультуры об этом или не знает, или не хочет знать.
И что делать?
Елена Уварова: Сверхсложный вопрос. Скажу только: в школе должна быть обстановка доверия, чтобы девочки надеялись, что их поймут и избавят от излишних физических нагрузок в такие дни.
Девочка и мама знают, к какому доктору идти, чтобы были прописаны правильные, именно для нее препараты? Даже в больших городах не хватает детских гинекологов и эндокринологов. Куда податься?
Куда податься?
Елена Уварова: Гормоны может и должен назначать специалист-гинеколог для детей и подростков. В крайнем случае — детский эндокринолог. Замечу, все же во многих территориях есть детские гинекологи. Да и взрослые гинекологи специально подготовлены, чтобы помочь в подобных ситуациях. Кроме того, мы создали сайт для девочек и их родителей, который может подсказать адрес ближайшего к дому детского гинеколога.
Ко мне нередко обращаются женщины, у которых различные нарушения цикла, или те, кто принимает гормоны, чтобы избежать нежеланной беременности. Обращаются потому, что не могут попасть к нужному специалисту, им не с кем посоветоваться. Вот пришла молодая мама: после родов сидит на гормональных контрацептивах, но заметила, что стали выпадать волосы. В панике. Хорошо, что я могу обратиться к вам и вы никогда не откажете. В результате выяснилось, что гормоны, которые давно применяет моя коллега, ей не подходят?
Елена Уварова: Спасибо за добрые слова. Я, наверное, из поколения врачей, которые просто не умеют отказывать. Действительно, специалистов нашего профиля пока явно недостаточно. А что касается этого конкретного случая, то да, мне удалось подобрать наиболее подходящий для ее возраста и организма препарат. Но, замечу, проблема с волосами как раз не была связана с применением гормонального контрацептива.
Я, наверное, из поколения врачей, которые просто не умеют отказывать. Действительно, специалистов нашего профиля пока явно недостаточно. А что касается этого конкретного случая, то да, мне удалось подобрать наиболее подходящий для ее возраста и организма препарат. Но, замечу, проблема с волосами как раз не была связана с применением гормонального контрацептива.
Гормоны применяются с середины прошлого столетия. Помню, в свое время делала интервью с профессором гинекологом-эндокринологом Ириной Мануйловой. Оно вышло под заголовком «Гормоны — источник жизни». Но до сих пор как-то не могу до конца поверить, что они такой уж «источник». Всегда ли они лучший способ контрацепции и одна, как говорят, из самых надежных профилактик аборта?
Елена Уварова: Если мы обсуждаем гормональные контрацептивы, то современные таблетки созданы так, чтобы не навредить здоровью здоровых женщин, потому у них больше благоприятных эффектов. Да, на самом деле это наилучшая альтернатива нежеланной беременности и тем более аборту. Однако, как и любое лекарство, имеют противопоказания и побочные эффекты. Для того чтобы их избежать, следует внимательно прочитать инструкцию к препарату или спросить своего гинеколога. Это тот случай, когда в инструкции все очень четко и доступно прописано. Иногда бывает ситуация, когда кажется, что препарат подошел, а в процессе его применения возникают нежелательные эффекты. В этих случаях нужно немедленно обратиться к врачу. Но ни в коем случае не отменять самостоятельно препарат. Специально об этом говорю, потому что отмена приема гормонов по собственному желанию может привести к кровотечению, которое не всегда удается быстро остановить.
Однако, как и любое лекарство, имеют противопоказания и побочные эффекты. Для того чтобы их избежать, следует внимательно прочитать инструкцию к препарату или спросить своего гинеколога. Это тот случай, когда в инструкции все очень четко и доступно прописано. Иногда бывает ситуация, когда кажется, что препарат подошел, а в процессе его применения возникают нежелательные эффекты. В этих случаях нужно немедленно обратиться к врачу. Но ни в коем случае не отменять самостоятельно препарат. Специально об этом говорю, потому что отмена приема гормонов по собственному желанию может привести к кровотечению, которое не всегда удается быстро остановить.
Гормоны активно используются в период климакса и женщинами, и мужчинами. Правильно ли это?
Елена Уварова: Редкая женщина и редкий мужчина могут пройти этот период без сюрпризов. Порой так называемые «приливы», непонятный жар во всем теле, подавленное настроение, вспыльчивость и гневливость мучают годами. Нарушаются работоспособность, сон, потенция. Уже нет речи о качестве жизни.
Уже нет речи о качестве жизни.
И тут вы тоже предложите гормоны?
Елена Уварова: Не то слово. Я сама принимала гормоны в течение 14 лет. Более того, моя кандидатская диссертация посвящена заместительной гормональной терапии у женщин переходного возраста. Потому не только как практикующий гинеколог-эндокринолог, как ученый, но и как пользователь гормональных препаратов могу заверить, что их своевременный и корректный прием улучшает качество жизни, позволяет дольше сохранить работоспособность и даже привлекательность.
Визитная карточка
Фото: Аркадий Колыбалов/РГ
Елена Витальевна Уварова родилась в Москве в семье физика и геофизика. Окончила лечебный факультет Первого Московского медицинского института имени Сеченова. Кандидатская и докторская диссертации посвящены проблемам гинекологии у женщин, страдающих кровотечениями, миомой и эндометриозом матки, а также климаксом.
С 1980 года и по сей день работает в Национальном медицинском исследовательском Центре акушерства, гинекологии и перинатологии имени Кулакова. С 1992 года — руководитель отделения гинекологии детского и юношеского возраста.
С 1992 года — руководитель отделения гинекологии детского и юношеского возраста.
Автор 720 трудов. С 2003-го — главный специалист Минздрава России по детской гинекологии. Замужем, у нее сын и внучка 10 лет.
Гормональная терапия: подходит ли она вам?
Гормональная терапия: подходит ли она вам?
Гормональная терапия когда-то обычно использовалась для лечения симптомов менопаузы и сохранения здоровья в долгосрочной перспективе. Затем крупные клинические испытания показали риски для здоровья. Что это значит для тебя?
Персонал клиники МайоЗаместительная гормональная терапия — это лекарство, содержащее женские гормоны. Вы принимаете лекарство, чтобы заменить эстроген, который ваш организм перестает вырабатывать во время менопаузы.Гормональная терапия чаще всего используется для лечения общих симптомов менопаузы, включая приливы и дискомфорт во влагалище.
Также было доказано, что гормональная терапия предотвращает потерю костной массы и уменьшает количество переломов у женщин в постменопаузе.
Однако существуют риски, связанные с использованием гормональной терапии. Эти риски зависят от типа гормональной терапии, дозы, продолжительности приема лекарства и вашего индивидуального риска для здоровья. Для достижения наилучших результатов гормональная терапия должна быть адаптирована к каждому человеку и время от времени переоцениваться, чтобы убедиться, что преимущества все еще перевешивают риски.
Каковы основные виды гормональной терапии?
Заместительная гормональная терапия в первую очередь направлена на замену эстрогена, который организм больше не вырабатывает после менопаузы. Существует два основных типа терапии эстрогенами:
- Системная гормональная терапия. Системный эстроген, который выпускается в виде таблеток, кожных пластырей, колец, геля, крема или спрея, обычно содержит более высокую дозу эстрогена, которая поглощается всем телом. Его можно использовать для лечения любых распространенных симптомов менопаузы.

- Низкодозированные вагинальные препараты. Низкие дозы вагинальных препаратов эстрогена, которые выпускаются в форме крема, таблеток или колец, минимизируют количество эстрогена, поглощаемого организмом. Из-за этого низкодозированные вагинальные препараты обычно используются только для лечения вагинальных и мочевых симптомов менопаузы.
Если вам не удалили матку, ваш врач обычно прописывает эстроген вместе с прогестероном или прогестином (прогестероноподобным препаратом).Это связано с тем, что эстроген сам по себе, когда его не уравновешивает прогестерон, может стимулировать рост слизистой оболочки матки, увеличивая риск рака эндометрия. Если у вас была удалена матка (гистерэктомия), вам может не понадобиться принимать прогестин.
Каковы риски гормональной терапии?
В крупнейшем на сегодняшний день клиническом исследовании заместительная гормональная терапия, состоящая из эстроген-прогестиновых таблеток (Премпро), увеличивала риск некоторых серьезных заболеваний, в том числе:
- Болезнь сердца
- Ход
- Сгустки крови
- Рак молочной железы
Последующие исследования показали, что эти риски варьируются в зависимости от:
- Возраст.
 Женщины, которые начинают гормональную терапию в возрасте 60 лет и старше или более чем через 10 лет после начала менопаузы, подвергаются большему риску возникновения вышеуказанных состояний. Но если гормональная терапия начата в возрасте до 60 лет или в течение 10 лет после менопаузы, польза, по-видимому, перевешивает риски.
Женщины, которые начинают гормональную терапию в возрасте 60 лет и старше или более чем через 10 лет после начала менопаузы, подвергаются большему риску возникновения вышеуказанных состояний. Но если гормональная терапия начата в возрасте до 60 лет или в течение 10 лет после менопаузы, польза, по-видимому, перевешивает риски. - Вид гормональной терапии. Риски гормональной терапии варьируются в зависимости от того, вводится ли эстроген отдельно или с прогестином, а также от дозы и типа эстрогена.
- История болезни. Ваш семейный анамнез и ваш личный медицинский анамнез, а также риск развития рака, сердечных заболеваний, инсульта, образования тромбов, заболеваний печени и остеопороза являются важными факторами при определении того, подходит ли вам заместительная гормональная терапия.
Все эти риски должны быть учтены вами и вашим врачом при принятии решения о целесообразности гормональной терапии.
Кому может быть полезна гормональная терапия?
Преимущества гормональной терапии могут перевешивать риски, если вы здоровы и вы:
- Приливы от умеренных до сильных.
 Системная терапия эстрогенами остается наиболее эффективным методом лечения беспокоящих менопаузальных приливов и ночной потливости.
Системная терапия эстрогенами остается наиболее эффективным методом лечения беспокоящих менопаузальных приливов и ночной потливости. - Имеют другие симптомы менопаузы. Эстроген может облегчить вагинальные симптомы менопаузы, такие как сухость, зуд, жжение и дискомфорт при половом акте.
- Необходим для предотвращения потери костной массы или переломов. Системный эстроген помогает защитить от остеопороза, вызывающего истончение костей. Однако врачи обычно рекомендуют лекарства, называемые бисфосфонатами, для лечения остеопороза.Но терапия эстрогенами может помочь, если вы не переносите или не получаете пользы от других методов лечения.
- Ранняя менопауза или дефицит эстрогена. Если у вас были хирургическим путем удалены яичники в возрасте до 45 лет, у вас прекратились менструации до 45 лет (преждевременная или ранняя менопауза) или у вас нарушена нормальная функция яичников до 40 лет (первичная недостаточность яичников), ваш организм подвергся воздействию меньшего количества эстрогена, чем тела женщин, которые испытывают типичную менопаузу.
 Терапия эстрогенами может помочь снизить риск определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, деменцию и изменения настроения.
Терапия эстрогенами может помочь снизить риск определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, деменцию и изменения настроения.
Если вы принимаете гормональную терапию, как вы можете снизить риск?
Поговорите со своим врачом об этих стратегиях:
- Найдите лучший продукт и способ доставки для вас. Вы можете принимать эстроген в виде таблеток, пластырей, геля, вагинального крема, медленно высвобождающихся суппозиториев или колец, которые вы помещаете во влагалище.Если вы испытываете только вагинальные симптомы, связанные с менопаузой, эстроген в виде вагинального крема, таблетки или кольца с низкой дозой обычно является лучшим выбором, чем пероральная таблетка или кожный пластырь.
- Минимизируйте количество принимаемых лекарств. Используйте самую низкую эффективную дозу в течение кратчайшего периода времени, необходимого для лечения ваших симптомов. Если вы моложе 45 лет, вам нужно достаточное количество эстрогена, чтобы обеспечить защиту от долгосрочных последствий дефицита эстрогена для здоровья.
 Если у вас есть длительные симптомы менопаузы, которые значительно ухудшают качество вашей жизни, врач может порекомендовать более длительное лечение.
Если у вас есть длительные симптомы менопаузы, которые значительно ухудшают качество вашей жизни, врач может порекомендовать более длительное лечение. - Регулярно обращайтесь за медицинской помощью. Регулярно посещайте своего врача, чтобы убедиться, что польза от гормональной терапии продолжает перевешивать риски, а также для проведения обследований, таких как маммография и гинекологические осмотры.
- Сделайте выбор в пользу здорового образа жизни. Включите физическую активность и упражнения в свой распорядок дня, соблюдайте здоровую диету, поддерживайте здоровый вес, не курите, ограничьте употребление алкоголя, справляйтесь со стрессом и лечите хронические заболевания, такие как высокий уровень холестерина или высокое кровяное давление.
Если у вас не было гистерэктомии и вы используете системную терапию эстрогенами, вам также потребуется прогестин. Ваш врач может помочь вам найти метод родоразрешения, который обеспечивает максимальную пользу и удобство при наименьших рисках и затратах.
Что вы можете сделать, если вы не можете принимать гормональную терапию?
Вы можете справиться с приливами во время менопаузы с помощью подходов здорового образа жизни, таких как сохранение прохлады, ограничение напитков с кофеином и алкоголем, а также практика расслабленного дыхания или других методов релаксации.Есть также несколько негормональных лекарств, отпускаемых по рецепту, которые могут помочь облегчить приливы.
При вагинальных проблемах, таких как сухость или болезненные ощущения при половом акте, может помочь вагинальный увлажняющий крем или смазка. Вы также можете спросить своего врача о лекарстве, отпускаемом по рецепту, оспемифене (Осфена), которое может помочь при эпизодах болезненного полового акта.
Итог: гормональная терапия не всегда хороша или плоха
Чтобы определить, подходит ли вам гормональная терапия, поговорите со своим врачом о ваших индивидуальных симптомах и рисках для здоровья.Обязательно поддерживайте разговор на протяжении всего периода менопаузы.
По мере того, как исследователи узнают больше о гормональной терапии и других методах лечения менопаузы, рекомендации могут измениться. Если у вас по-прежнему возникают неприятные симптомы менопаузы, регулярно пересматривайте варианты лечения с врачом.
Получите самую свежую медицинскую информацию от экспертов Mayo Clinic.
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Узнайте больше об использовании данных Mayo Clinic. Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Подписаться!
Спасибо за подписку
Наш электронный информационный бюллетень Housecall будет держать вас в курсе последней медицинской информации.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить попытку
09 июня 2020 г. Показать ссылки- СпроситеMayoExpert.Менопаузальная гормональная терапия (взрослые). Клиника Майо; 2019.
- Мартин К.А. и др. Лечение симптомов менопаузы гормональной терапией. https://www.uptodate.com/contents/search. По состоянию на 25 марта 2020 г.
- Мартин К.А. и др. Менопаузальная гормональная терапия: преимущества и риски. https://www.uptodate.com/contents/search. По состоянию на 25 марта 2020 г.
- Американский колледж акушеров и гинекологов. Практический бюллетень № 141: Лечение симптомов менопаузы.
 Акушерство и гинекология.2014; doi: 10.1097/01.AOG.0000441353.20693.78. Подтверждено в 2018 г.
Акушерство и гинекология.2014; doi: 10.1097/01.AOG.0000441353.20693.78. Подтверждено в 2018 г. - Североамериканское общество менопаузы. Заявление о позиции гормональной терапии от 2017 года Североамериканского общества менопаузы. Менопауза. 2017; doi:10.1097/GME.0000000000000921.
- Североамериканское общество менопаузы. Негормональное лечение вазомоторных симптомов, связанных с менопаузой: заявление о позиции Североамериканского общества менопаузы, 2015 г. Менопауза. 2015 г.; doi:10.1097/GME.0000000000000546.
Товары и услуги
- Ассортимент товаров для женского здоровья в магазине Mayo Clinic
- Книга: Mayo Clinic The Menopause Solution
.
Аменорея – диагностика и лечение
Диагностика
Во время приема врач проведет гинекологический осмотр, чтобы проверить наличие проблем с репродуктивными органами. Если у вас никогда не было менструации, ваш врач может осмотреть ваши груди и половые органы, чтобы увидеть, есть ли у вас нормальные изменения полового созревания.
Если у вас никогда не было менструации, ваш врач может осмотреть ваши груди и половые органы, чтобы увидеть, есть ли у вас нормальные изменения полового созревания.
Аменорея может быть признаком сложного набора гормональных проблем. Поиск основной причины может занять время и может потребовать более одного вида тестирования.
Анализы
Могут потребоваться различные анализы крови, в том числе:
- Тест на беременность. Вероятно, это будет первый тест, который предложит ваш врач, чтобы исключить или подтвердить возможную беременность.
- Проверка функции щитовидной железы. Измерение количества тиреотропного гормона (ТТГ) в крови может определить, правильно ли работает ваша щитовидная железа.
- Проверка функции яичников. Измерение количества фолликулостимулирующего гормона (ФСГ) в крови может определить, правильно ли работают ваши яичники.

- Тест на пролактин. Низкий уровень гормона пролактина может быть признаком опухоли гипофиза.
- Тест на мужской гормон. Если у вас увеличилось количество волос на лице и понизился голос, врач может проверить уровень мужских гормонов в крови.
Пробный тест на гормоны
Для этого теста вы принимаете гормональные препараты в течение 7–10 дней, чтобы вызвать менструальное кровотечение. Результаты этого теста могут сказать вашему врачу, прекратились ли ваши месячные из-за недостатка эстрогена.
Визуализирующие исследования
В зависимости от ваших признаков и симптомов, а также результатов анализов крови, которые у вас были, врач может порекомендовать один или несколько визуализирующих тестов, в том числе:
- УЗИ. Этот тест использует звуковые волны для получения изображений внутренних органов. Если у вас никогда не было менструации, ваш врач может предложить пройти ультразвуковое исследование, чтобы проверить наличие каких-либо аномалий в ваших репродуктивных органах.

- Магнитно-резонансная томография (МРТ). МРТ использует радиоволны с сильным магнитным полем для получения исключительно подробных изображений мягких тканей тела. Ваш врач может назначить МРТ для проверки опухоли гипофиза.
Объемные тесты
Если другие тесты не выявили конкретной причины, врач может порекомендовать гистероскопию — тест, при котором тонкая освещенная камера проходит через влагалище и шейку матки, чтобы осмотреть внутреннюю часть матки.
Лечение
Лечение зависит от основной причины аменореи.В некоторых случаях противозачаточные таблетки или другие гормональные препараты могут возобновить менструальный цикл. Аменорею, вызванную заболеваниями щитовидной железы или гипофиза, можно лечить с помощью лекарств. Если причиной проблемы является опухоль или структурная блокада, может потребоваться хирургическое вмешательство.
Образ жизни и домашние средства
Некоторые факторы образа жизни, такие как слишком много физических упражнений или слишком мало еды, могут вызвать аменорею, поэтому стремитесь к балансу в работе, отдыхе и отдыхе.Оцените области стресса и конфликтов в вашей жизни. Если вы не можете уменьшить стресс самостоятельно, обратитесь за помощью к семье, друзьям или своему врачу.
Будьте в курсе изменений в вашем менструальном цикле и проконсультируйтесь с врачом, если у вас есть проблемы. Записывайте, когда у вас происходят месячные. Обратите внимание на дату начала менструации, ее продолжительность и любые беспокоящие вас симптомы.
Подготовка к приему
Ваш первый прием, скорее всего, будет у лечащего врача или гинеколога.
Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
Чтобы подготовиться к встрече:
- Запишите подробности о своих симптомах, в том числе, когда они начались, а также дату и продолжительность последней менструации, если вы знаете, когда у вас была последняя менструация.
- Запишите ключевую медицинскую информацию, , включая другие состояния, от которых вы лечитесь, а также названия и дозы любых лекарств, витаминов или добавок, которые вы регулярно принимаете.
- Просмотрите свою семейную историю, проверьте, были ли у вашей матери или какой-либо из сестер проблемы с менструальным циклом.
- Запишите вопросы, которые нужно задать своему врачу, перечислив наиболее важные в первую очередь на случай, если время закончится.
При аменорее необходимо задать вашему врачу следующие основные вопросы:
- Из-за чего у меня могут отсутствовать менструации?
- Нужны ли мне тесты? Как мне подготовиться к этим испытаниям?
- Какие методы лечения доступны? Что вы мне порекомендуете?
- У вас есть информационные брошюры по этой теме? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам несколько вопросов, например:
- Когда у вас были последние месячные?
- Ведете ли вы половую жизнь?
- Вы могли быть беременны?
- Используете ли вы противозачаточные средства?
- Вы испытываете стресс?
- Испытывали ли вы необъяснимое увеличение или потерю веса?
- Как часто и насколько интенсивно вы занимаетесь спортом?
- Есть ли у вас другие заболевания?
фев. 18, 2021
18, 2021
Гормональная терапия при менопаузе: типы, преимущества и риски
Обзор
Что такое эстроген и прогестерон?
Эстроген и прогестерон — это гормоны, вырабатываемые женскими яичниками.
Что делает эстроген?
Эстроген играет роль во многих функциях организма, в том числе:
- Утолщает слизистую оболочку матки, подготавливая ее к возможной имплантации оплодотворенной яйцеклетки.
- Влияет на то, как ваше тело использует кальций, важный минерал для построения костей.
- Помогает поддерживать нормальный уровень холестерина в крови.
- Сохраняет здоровье влагалища.
- Помогает предотвратить остеопороз.
Что делает прогестерон?
Прогестерон играет роль во многих функциях организма, в том числе:
- Помогает подготовить матку к имплантации оплодотворенной яйцеклетки и поддерживает беременность.
- Регулирует кровяное давление.
- Улучшает настроение и сон.

Что такое гормональная терапия (ГТ)?
Когда вы начинаете переходить в менопаузу, ваши яичники больше не производят высокие уровни эстрогена и прогестерона.Изменения уровня этих гормонов могут вызывать неприятные симптомы. Общие симптомы менопаузы включают:
- Горячие вспышки.
- Ночные поты и/или озноб.
- Сухость влагалища; дискомфорт во время секса.
- Ощущение потребности в мочеиспускании (неотложные позывы к мочеиспусканию).
- Проблемы со сном (бессонница).
- Перепады настроения, легкая депрессия или раздражительность.
- Сухость кожи, сухость глаз или сухость во рту.
Гормональная терапия (ГТ) используется для повышения уровня гормонов и облегчения некоторых симптомов менопаузы.Вопрос о том, стоит ли вам принимать ГТ-терапию, следует обсудить с вашим лечащим врачом. Есть много преимуществ для здоровья и рисков, связанных с приемом ГТ.
Какие существуют виды гормональной терапии (ГТ)?
Существует два основных вида гормональной терапии (ГТ):
- Терапия эстрогенами: Эстроген принимается отдельно.
 Врачи чаще всего назначают низкую дозу эстрогена в виде таблеток или пластырей каждый день. Эстроген также может быть назначен в виде крема, вагинального кольца, геля или спрея.Вы должны принимать самую низкую дозу эстрогена, необходимую для облегчения симптомов менопаузы и/или для предотвращения остеопороза.
Врачи чаще всего назначают низкую дозу эстрогена в виде таблеток или пластырей каждый день. Эстроген также может быть назначен в виде крема, вагинального кольца, геля или спрея.Вы должны принимать самую низкую дозу эстрогена, необходимую для облегчения симптомов менопаузы и/или для предотвращения остеопороза. - Эстроген Прогестероновая/прогестиновая гормональная терапия (EPT): Эта форма ГТ, также называемая комбинированной терапией, сочетает дозы эстрогена и прогестерона (или прогестина, синтетической формы прогестерона).
Имеет ли значение наличие или отсутствие матки при выборе типа гормональной терапии?
Да, это так.
Если у вас сохранилась матка:
Прогестерон используется вместе с эстрогеном.Прием эстрогена без прогестерона увеличивает риск развития рака эндометрия (слизистой оболочки матки). В репродуктивном возрасте клетки эндометрия отторгаются во время менструации. Когда эндометрий больше не отторгается, эстроген может вызвать избыточный рост клеток в матке, состояние, которое может привести к раку.
Прогестерон снижает риск рака эндометрия (матки), делая эндометрий тонким. Если вы принимаете прогестерон, у вас могут быть ежемесячные кровотечения или вообще не быть кровотечений, в зависимости от того, как принимается гормональная терапия.Ежемесячные кровотечения можно уменьшить, а в некоторых случаях и вовсе устранить, если постоянно принимать прогестерон и эстроген.
Если у вас больше нет матки (у вас была гистерэктомия):
Обычно вам не нужно принимать прогестерон. Это важный момент, потому что эстроген, принимаемый отдельно, имеет меньше долгосрочных рисков, чем ГТ, при которой используется комбинация эстрогена и прогестерона.
Детали процедуры
Какие гормоны обычно используются в постменопаузе?
В следующем списке представлены названия некоторых, но не всех, постменопаузальных гормонов.
Эстроген
- Таблетки, Торговые названия: Cenestin®, Estinyl®, Estrace®, Menest®, Ogen®, Premarin®, Femtrace®.

- Кремы, Торговые марки: Estrace®, Ogen®, Premarin®.
- Вагинальное кольцо, Торговые марки: Estring®, Femring® (лечит вагинальные симптомы и приливы).
- Вагинальная таблетка, Торговые марки: Вагифем®. Имвекси®
- Пластырь , Торговые марки: Alora®, Climara®, Minivelle®, Estraderm®, Vivelle®, Vivelle-Dot®, Menostar®.
- Спрей, Торговая марка: Evamist®.
Комбинация EPT
- Таблетки, Торговые названия: Activella®, FemHRT®, Premphase®, Prempro®, Angeliq®, Bijuva®.
- Пластырь , Торговые марки: CombiPatch®, Climara-Pro®.
Вагинальный дегидроэпиандростерон (ДГЭА)
- Вагинальный вкладыш, Торговое название: Intrarosa®
Риски/выгоды
Каковы преимущества приема гормональной терапии
(ГТ)?Гормональная терапия (ГТ) назначается для облегчения симптомов менопаузы, включая:
- Горячие вспышки.

- Сухость влагалища, которая может привести к болезненному половому акту.
- Другие проблемные симптомы менопаузы, такие как ночная потливость и сухость, зуд кожи.
Другие преимущества для здоровья от приема ГТ включают:
- Снижение риска развития остеопороза и снижение риска перелома костей.
- У некоторых женщин улучшилось настроение и общее самочувствие.
- Снижение потери зубов.
- Снижение риска рака толстой кишки.
- Снижение риска диабета.
- Умеренное улучшение болей в суставах.
- Более низкая смертность среди женщин, принимающих гормональную терапию в возрасте 50 лет.
Каковы риски приема гормональной терапии
(ГТ)?Хотя гормональная терапия (ГТ) помогает многим женщинам пережить менопаузу, лечение (как и любые лекарства, отпускаемые по рецепту или даже без рецепта) не является безопасным. Известные риски для здоровья включают:
- Повышенный риск рака эндометрия (только если у вас сохранилась матка и вы не принимаете прогестин вместе с эстрогеном) .

- Повышенный риск образования тромбов и инсульта.
- Повышенная вероятность проблем с желчным пузырем/желчными камнями.
- Повышенный риск деменции, если гормональная терапия начата после среднего возраста. ГТ, начатая в среднем возрасте, связана со сниженным риском развития болезни Альцгеймера и деменции.
- Повышенный риск рака молочной железы при длительном применении.
Что известно о гормональной терапии и риске сердечных заболеваний?
Ученые продолжают изучать влияние ГТ на сердце и сосуды.Многие крупные клинические испытания пытались ответить на вопросы о ГТ и сердечно-сосудистых заболеваниях. Некоторые показали положительный эффект у женщин, начавших ГТ в течение 10 лет после менопаузы; некоторые показали отрицательные эффекты, когда они были начаты после менопаузы более 10 лет. Некоторые исследования подняли больше вопросов о потенциальных преимуществах ГТ.
На основании этих данных Американская кардиологическая ассоциация опубликовала заявление о применении ГТ. Говорят:
Говорят:
- Гормональная терапия с единственной целью профилактики сердечно-сосудистых заболеваний (в частности, сердечного приступа или инсульта) не рекомендуется.
Что известно о гормональной терапии и риске рака молочной железы?
Прием комбинированной гормональной терапии может увеличить риск развития рака молочной железы. Вот несколько важных выводов:
- Прием комбинированной гормональной терапии показал редкое увеличение абсолютного риска менее чем на один дополнительный случай рака молочной железы на 1000 человеко-лет использования.
- Наблюдалось незначительное снижение заболеваемости раком молочной железы у женщин с гистерэктомией, получавших только эстрогеновую терапию.
- Если у вас диагностирован рак молочной железы, вам не следует принимать системную гормональную терапию.
Кому противопоказана гормональная терапия
(ГТ)?Гормональная терапия (ГТ) обычно не рекомендуется, если вы:
- Наличие или наличие рака молочной железы или рака эндометрия.

- У вас аномальное вагинальное кровотечение.
- У вас были тромбы или вы находитесь в группе высокого риска их образования.
- Иметь в анамнезе инсульт, сердечный приступ или повышенный риск сосудистых заболеваний.
- Знайте или подозревайте, что вы беременны.
- Болезнь печени.
Каковы побочные эффекты гормональной терапии
(ГТ)?Как и почти все лекарства, гормональная терапия имеет побочные эффекты. Наиболее распространенные побочные эффекты:
- Ежемесячные кровотечения (если у вас есть матка и вы принимаете циклический прогестин [эстроген в течение 25 дней эстрогена в месяц, прогестерон в течение последних 10–14 дней в месяц, 3–6 дней без терапии]).
- Неравномерная пятнистость.
- Болезненность груди.
- Перепады настроения.
Менее распространенные побочные эффекты гормональной терапии включают:
- Задержка жидкости.
- Головные боли (включая мигрень).

- Изменение цвета кожи (коричневые или черные пятна).
- Повышенная плотность груди затрудняет интерпретацию маммограммы.
- Раздражение кожи под пластырем с эстрогеном.
Как уменьшить эти побочные эффекты гормональной терапии (ГТ)?
В большинстве случаев эти побочные эффекты незначительны и не требуют прекращения ГТ.Если ваши симптомы беспокоят вас, попросите вашего лечащего врача изменить дозировку или форму ГТ, чтобы уменьшить побочные эффекты. Никогда не вносите изменения в свои лекарства и не прекращайте их прием без предварительной консультации с врачом.
Восстановление и перспективы
Как долго я должен принимать гормональную терапию (ГТ)?
Как правило, гормональная терапия не ограничена по времени. Вы должны принимать самую низкую дозу гормональной терапии, которая работает для вас, и продолжать регулярный мониторинг с вашим лечащим врачом, чтобы каждый год пересматривать свой план лечения. Если во время приема ГТ у вас разовьется новое заболевание, обратитесь к своему врачу, чтобы обсудить, безопасно ли продолжать прием ГТ.
Если во время приема ГТ у вас разовьется новое заболевание, обратитесь к своему врачу, чтобы обсудить, безопасно ли продолжать прием ГТ.
Записка из клиники Кливленда
Решение о гормональной терапии должно быть очень индивидуальным. Гормональная терапия подходит не всем. Обсудите риски и преимущества гормональной терапии с вашим лечащим врачом во время визита в офис, специально предназначенного для этого разговора. Вам понадобится время, чтобы решить все проблемы и ответить на вопросы, чтобы прийти к лучшему для вас решению.Учитываемыми факторами должны быть ваш возраст, семейный анамнез, личная медицинская история и тяжесть симптомов менопаузы.
Обязательно расскажите о плюсах и минусах различных типов и форм ГТ, а также о негормональных вариантах, таких как диетические изменения, упражнения и контроль веса, медитация и альтернативные варианты.
Гормональная терапия рака: преимущества, риски и причины
Если у вас диагностирован рак молочной железы, рак эндометрия или рак предстательной железы, ваша онкологическая команда может порекомендовать гормональную терапию как часть вашего плана лечения. Вероятно, у вас есть много вопросов об этом виде лечения, его преимуществах и возможных недостатках.
Вероятно, у вас есть много вопросов об этом виде лечения, его преимуществах и возможных недостатках.
Что такое гормональная терапия рака?
Этот метод лечения рака, также называемый гормональной или эндокринной терапией, отличается от заместительной гормональной терапии менопаузы (ЗГТ), которая заключается в назначении дополнительных гормонов для облегчения симптомов менопаузы.
Рост некоторых видов рака зависит от гормонов. В этих случаях гормональная терапия может замедлить или остановить их распространение, блокируя способность организма вырабатывать эти конкретные гормоны или изменяя поведение гормональных рецепторов в организме.
Рак молочной железы и простаты — это два типа рака, которые чаще всего лечат гормональной терапией. Большинство видов рака молочной железы имеют либо рецепторы эстрогена (ER), либо прогестерона (PR), либо и то, и другое, что означает, что они нуждаются в этих гормонах для роста и распространения. Напротив, рак простаты нуждается в тестостероне и других мужских половых гормонах, таких как дигидротестостерон (ДГТ), для роста и распространения. Гормональная терапия может помочь сделать эти гормоны менее доступными для растущих раковых клеток.
Гормональная терапия может помочь сделать эти гормоны менее доступными для растущих раковых клеток.
Гормональная терапия доступна в виде таблеток, инъекций или хирургического вмешательства, при котором удаляются органы, вырабатывающие гормоны, а именно яичники у женщин и яички у мужчин.Обычно его рекомендуют вместе с другими методами лечения рака.
Если гормональная терапия является частью вашего плана лечения, обсудите с лечащим врачом потенциальные риски или побочные эффекты, чтобы вы знали, чего ожидать, и могли предпринять шаги для их уменьшения. Сообщите врачам обо всех ваших других лекарствах, чтобы избежать взаимодействия.
Виды гормональной терапии рака молочной железы
Ингибиторы ароматазы
Ингибиторы ароматазы, такие как анастрозол (Аримидекс®), летрозол (Фемара®) и экземестан (Аромазин®), инактивируют ароматазу, которую ваш организм использует для выработки эстрогена в яичниках и других тканях.
Когда и почему они используются: Эти лекарства используются в основном у женщин, переживших менопаузу. Производство эстрогена резко снижается после менопаузы. Женщины в пременопаузе производят слишком много ароматазы, чтобы ингибиторы работали эффективно. (Лекарства, ингибиторы ароматазы, могут быть назначены молодым женщинам, если они получают лекарство для подавления функции яичников.)
Производство эстрогена резко снижается после менопаузы. Женщины в пременопаузе производят слишком много ароматазы, чтобы ингибиторы работали эффективно. (Лекарства, ингибиторы ароматазы, могут быть назначены молодым женщинам, если они получают лекарство для подавления функции яичников.)
Спросите у лечащего врача, могут ли вам помочь ингибиторы ароматазы, исходя из характеристик вашего рака. Пациенты могут получать ингибиторы ароматазы перед операцией, чтобы уменьшить размер опухоли для облегчения ее удаления, или после лечения, чтобы предотвратить рецидив рака молочной железы. Эти препараты также могут играть роль в профилактике рака молочной железы у некоторых людей из группы высокого риска.
Риски: Хотя побочные эффекты различаются в зависимости от типа гормональной терапии, основными из них у женщин при всех видах гормональной терапии (включая ингибиторы ароматазы) являются:
- Горячие вспышки
- Ночные толстовки
- Сухость или атрофия влагалища
Они похожи на симптомы менопаузы, поскольку и гормональная терапия, и менопауза снижают количество эстрогена в организме. В относительно редких случаях ингибиторы ароматазы могут также увеличить риск сердечного приступа, боли в груди (стенокардии), сердечной недостаточности, высокого уровня холестерина, потери костной массы, боли в суставах, депрессии и перепадов настроения.
В относительно редких случаях ингибиторы ароматазы могут также увеличить риск сердечного приступа, боли в груди (стенокардии), сердечной недостаточности, высокого уровня холестерина, потери костной массы, боли в суставах, депрессии и перепадов настроения.
Селективные модуляторы рецепторов эстрогена (SERM)
Селективные модуляторы эстрогеновых рецепторов (SERM), включая тамоксифен (Nolvadex®), ралоксифен (Evista®) и торемифен (Fareston®), избирательно блокируют эстроген в определенных тканях, а именно в молочной железе, повышая его доступность в других областях, таких как кости .
Когда и почему они используются: Врачи могут рекомендовать SERM после операции по поводу раннего ER-положительного рака молочной железы у мужчин или женщин, чтобы снизить вероятность его рецидива. Они также одобрены для лечения распространенного рака молочной железы и могут использоваться для профилактики рака молочной железы у лиц с высоким риском. Торемифен одобрен только для лечения распространенного рака молочной железы на поздних стадиях.
Риски: Помимо более распространенных побочных эффектов гормональной терапии, таких как приливы, риски тамоксифена могут включать образование тромбов, инсульт, потерю костной массы, изменения настроения, депрессию и потерю полового влечения.Мужчины, принимающие тамоксифен, могут испытывать головные боли, тошноту, рвоту, сыпь, импотенцию и потерю полового влечения. Ралоксифен может увеличить шансы пациента на инсульт или развитие потенциально смертельных тромбов в легких или ногах. К счастью, эти побочные эффекты считаются относительно редкими. Попросите вашего врача объяснить потенциальные побочные эффекты, связанные с каждым SERM, при обсуждении с вами плюсов и минусов этих лекарств.
Фулвестрант (Фаслодекс)
Фулвестрат связывается с рецепторами эстрогена, полностью блокируя связывание гормона с рецепторами.
Когда и почему он используется: Фулвестрант одобрен для женщин с прогрессирующим ER-положительным раком молочной железы, который распространился после лечения другими видами гормональной терапии. Его также назначают женщинам в постменопаузе с ER-положительным, HER2-отрицательным раком (что означает, что у них нормальный уровень рецептора-2 эпидермального фактора роста человека), которые не проходили другую гормональную терапию.
Его также назначают женщинам в постменопаузе с ER-положительным, HER2-отрицательным раком (что означает, что у них нормальный уровень рецептора-2 эпидермального фактора роста человека), которые не проходили другую гормональную терапию.
Риски: Фулвестрант может вызывать тошноту, рвоту, запор, утомляемость, боли в спине, боли в костях, боли в суставах, головные боли, приливы и проблемы с дыханием.
Подавление яичников
Подавление яичников может включать хирургическое вмешательство, медикаментозное лечение или лучевую терапию.
Хирургическая процедура, называемая овариэктомией, заключается в удалении яичников, чтобы остановить выработку ими эстрогена, в то время как лекарства, назначаемые для этой цели, включают аналог гонадотропин-рилизинг-гормона (ГнРГ) и аналог лютеинизирующего гормона-рилизинг-гормона (ЛГРГ).
Когда и почему они используются: Эти виды терапии могут быть рекомендованы либо с тамоксифеном, либо с ингибитором ароматазы для пациентов в пременопаузе.
Риски: Подавление яичников может вызвать потерю костной массы, перепады настроения, депрессию и потерю либидо, наряду с приливами, ночной потливостью и сухостью или атрофией влагалища.
Виды гормональной терапии рака предстательной железы
Гормональная терапия может быть частью лечения рака предстательной железы, если рак распространился и не может быть вылечен хирургическим путем или лучевой терапией, или если пациент не является кандидатом на эти другие виды лечения. Это также может быть рекомендовано, если рак остается или возвращается после операции или лучевой терапии, или для уменьшения размера рака перед лучевой терапией.
Кроме того, гормональная терапия может первоначально сочетаться с лучевой терапией, если существует высокий риск рецидива рака. Его также можно назначать перед лучевой терапией, чтобы уменьшить опухоль и сделать другие методы лечения более эффективными. Другие виды гормональной терапии рака предстательной железы включают:
Андрогенная депривационная терапия (АДТ)
Этот тип терапии включает агонисты ЛГРГ, также называемые аналогами ЛГРГ или агонистами ГнРГ, такие как лейпролид (Лупрон®, Элигард®), гозерелин (Золадекс®), трипторелин (Трелстар®) или гистрелин (Вантас®).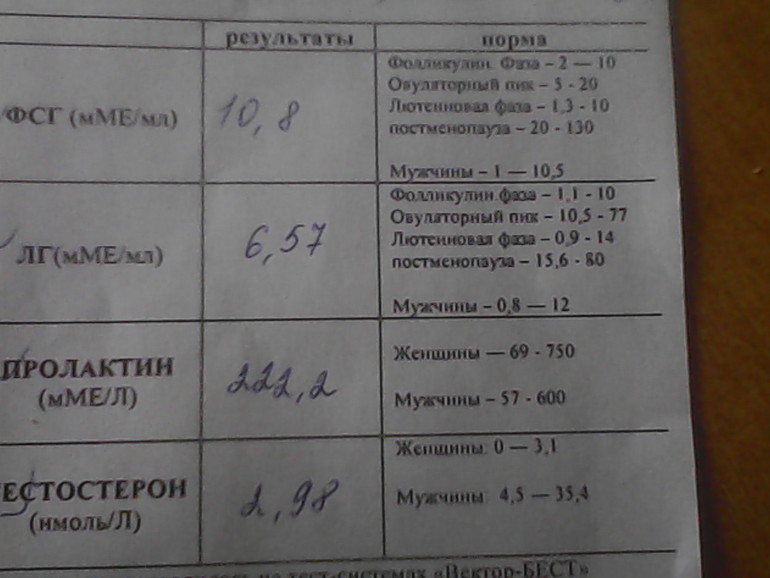
Когда и почему они используются: Предназначенные для снижения количества тестостерона, вырабатываемого яичками, эти препараты вводятся путем инъекций или помещаются в виде небольшого имплантата под кожу. Врачи могут называть это «медицинской кастрацией». Орхиэктомия или хирургическая кастрация — это удаление яичек.
Риски: Возможные побочные эффекты:
- Отсутствие сексуального интереса
- Уменьшение яичек и полового члена
- Горячие вспышки
- Болезненность груди
- Рост ткани молочной железы
- Истончение костей и переломы
- Низкий уровень эритроцитов (анемия)
- Мозговой туман
- Потеря мышечной массы
- Прибавка в весе
- Усталость
- Высокий уровень холестерина
- Депрессия
Эти препараты иногда вызывают первоначальное повышение уровня мужских половых гормонов, что может быть опасно.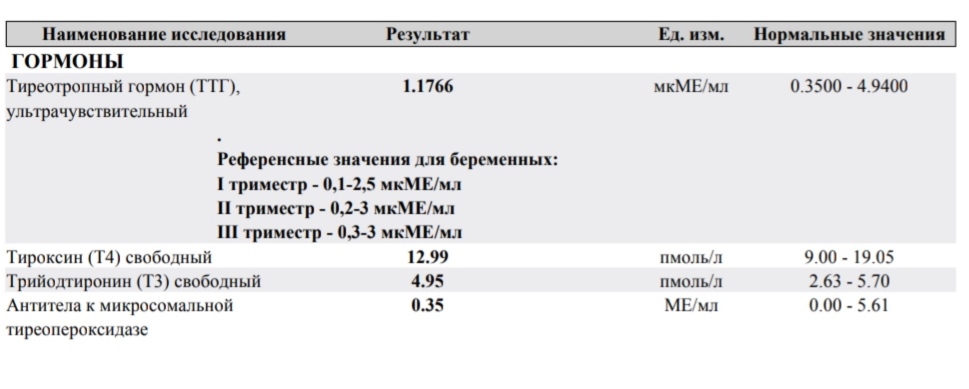 Антагонисты LHRH — это еще один тип терапии андрогенной депривации, которая не вызывает этого начального подъема или обострения. Как агонисты, так и антагонисты ЛГРГ могут остановить выработку андрогенов яичками, но не контролируют их выработку в других частях тела, таких как надпочечники. Это означает, что опухоль все еще может иметь доступ к гормонам, которые необходимы ей для роста. Доступны лекарства, которые блокируют андроген, вырабатываемый клетками вне яичек.
Антагонисты LHRH — это еще один тип терапии андрогенной депривации, которая не вызывает этого начального подъема или обострения. Как агонисты, так и антагонисты ЛГРГ могут остановить выработку андрогенов яичками, но не контролируют их выработку в других частях тела, таких как надпочечники. Это означает, что опухоль все еще может иметь доступ к гормонам, которые необходимы ей для роста. Доступны лекарства, которые блокируют андроген, вырабатываемый клетками вне яичек.
Блокаторы андрогенов
Эти таблетки препятствуют росту опухолей мужскими половыми гормонами.
Когда и почему они используются: Врачи могут предложить блокаторы андрогенов, если орхиэктомия или агонисты или антагонисты ЛГРГ больше не работают. (Антиандрогены также иногда назначают на несколько недель, когда впервые начинают принимать агонисты ЛГРГ, чтобы предотвратить возможное обострение.)
. Новые антиандрогены, доступные в виде ежедневных таблеток, включают энзалутамид (Xtandi®), апалутамид (Erleada®) и даролутамид (Nubeqa®).
Риски: Побочные эффекты могут включать диарею, утомляемость, сыпь и усиливающиеся приливы.Головокружение и судороги являются более серьезными, но менее распространенными побочными эффектами.
Эстрогены можно попробовать при раке предстательной железы, если другие гормональные препараты больше не работают.
Гормональная терапия рака эндометрия
Рак матки или ее слизистой оболочки, эндометрия, может реагировать на гормональную терапию прогестинами. Другие виды гормональной терапии рака эндометрия включают:
- Тамоксифен
- Агонисты ЛГРГ
- Ингибиторы ароматазы
Когда и почему они используются: Гормональная терапия, как правило, назначается при распространенном раке матки или эндометрия или при рецидиве рака после лечения.Часто сочетается с химиотерапией.
Риски: Побочные эффекты аналогичны тем, которые наблюдаются при гормональном лечении других видов рака.
Заместительная гормональная терапия (ЗГТ) – преимущества и риски
Принимая решение о назначении заместительной гормональной терапии (ЗГТ), важно понимать преимущества и риски.
Многие исследования ЗГТ, опубликованные за последние 15 лет, подчеркивают потенциальные риски. В результате некоторые женщины и врачи неохотно используют ЗГТ.
Но последние данные говорят о том, что риски ЗГТ невелики и обычно перевешиваются преимуществами.
HRTПреимущества ЗГТ
Основное преимущество ЗГТ заключается в том, что она может помочь облегчить большинство симптомов менопаузы, таких как: также может помочь предотвратить истончение костей, что может привести к переломам (остеопорозу).Остеопороз чаще встречается после наступления менопаузы.
Риски ЗГТ
Преимущества ЗГТ обычно перевешивают риски для большинства женщин.
Риски, как правило, очень малы и зависят от типа ЗГТ, продолжительности приема и рисков для вашего здоровья.
Поговорите с врачом общей практики, если вы думаете о начале ЗГТ или уже принимаете ее, и вас беспокоят какие-либо риски.
Рак молочной железы
Риск рака молочной железы практически не меняется, если вы принимаете ЗГТ, содержащую только эстроген.
Комбинированная ЗГТ может быть связана с небольшим увеличением риска рака молочной железы.
Повышенный риск связан с тем, как долго вы принимаете ЗГТ, и снижается после прекращения приема.
Из-за риска рака молочной железы особенно важно посещать все приемы скрининга рака молочной железы, если вы принимаете ЗГТ.
Сгустки крови
Данные показывают, что:
- нет повышенного риска образования тромбов от пластырей или гелей ЗГТ
- прием таблеток ЗГТ может увеличить риск образования тромбов, но этот риск все еще невелик инсульты
ЗГТ не увеличивает значительно риск сердечно-сосудистых заболеваний (включая болезни сердца и инсульты) при начале до 60 лет и может снизить риск.

Прием таблеток для ЗГТ связан с небольшим увеличением риска инсульта, но риск инсульта для женщин в возрасте до 60 лет, как правило, очень низок, поэтому общий риск все еще невелик.
Последняя проверка страницы: 09 сентября 2019 г.
Следующая проверка должна быть завершена: 09 сентября 2022 г.Кто такой эндокринолог? Что они делают, когда их увидеть и чего ожидать
Гормоны — это химические вещества, контролируемые вашими эндокринными железами, которые помогают координировать и контролировать многие действия вашего тела.Гормоны участвуют в вашем росте, настроении, размножении, обмене веществ и многом другом.
Когда ваши гормоны работают правильно, вам не нужно о них думать. Но поскольку более 50 различных гормонов играют сложные роли в организме человека, вам нужен специалист, когда возникают проблемы. Эндокринолог может помочь.
Эндокринологи — это врачи, которые специализируются на диагностике и лечении заболеваний, связанных с проблемами гормонов, гормональных желез и связанных с ними тканей.
 Они прошли специальную подготовку в области эндокринной системы и могут помочь диагностировать, лечить и управлять заболеваниями, которые могут возникнуть при гормональном дисбалансе или проблемах с эндокринными железами.
Они прошли специальную подготовку в области эндокринной системы и могут помочь диагностировать, лечить и управлять заболеваниями, которые могут возникнуть при гормональном дисбалансе или проблемах с эндокринными железами.Чем занимается эндокринолог?
Эндокринологи специализируются на лечении заболеваний эндокринной системы, сети желез, вырабатывающих гормоны в организме. Эндокринологи имеют право диагностировать и лечить такие состояния, как диабет, заболевания щитовидной железы, бесплодие, проблемы роста, нарушения обмена веществ, остеопороз, некоторые виды рака и нарушения в гормонопродуцирующих надпочечниках и гипофизе.
Нарушения и заболевания, возникающие в других местах, также могут вызывать симптомы в вашей эндокринной системе. Когда проблемы в других системах или частях тела влияют на вашу эндокринную систему, эндокринолог будет работать в тандеме с вашим лечащим врачом или другими специалистами, чтобы разработать план лечения.
Образование и обучение
Эндокринология является подспециальностью внутренних болезней.
 Эндокринологи — это врачи, специально обученные инструментам и методам, необходимым для диагностики и лечения эндокринных заболеваний.
Эндокринологи — это врачи, специально обученные инструментам и методам, необходимым для диагностики и лечения эндокринных заболеваний.После окончания четырех лет колледжа эндокринологи проходят медицинскую школу. Затем они проведут еще около шести лет обучения по специальности эндокринология. Им нужно будет сначала получить сертификат по внутренним болезням, а затем получить отдельный сертификат по эндокринологии, если они хотят получить сертификат эндокринолога.
Этот процесс включает в себя:
- В среднем четыре года обучения в медицинской школе
- Два-три года ординатуры по внутренним болезням или педиатрии
- Двух-трехлетнюю стажировку по эндокринологии, диабету и метаболизму
- Экзамен для получения сертификата по внутренним болезням Американского совета внутренних болезней
- Дополнительный экзамен по эндокринологии, диабету и метаболизму и сертификация Американского совета внутренних болезней
Причины обратиться к эндокринологу
Как правило, вы пойдем к эндокринологу в амбулаторных условиях после направления лечащего врача.
 Тем не менее, эндокринолог может быть вызван для консультации во время стационарного визита, если есть опасения по поводу основного гормонального расстройства.
Тем не менее, эндокринолог может быть вызван для консультации во время стационарного визита, если есть опасения по поводу основного гормонального расстройства.Пациенты обращаются к эндокринологу по самым разным причинам: от лечения диабета до проблем со щитовидной железой, некоторых видов рака, заболеваний надпочечников и т. д. Ваш врач, скорее всего, направит вас, если у вас возникнут опасения по поводу:
Трудностей при лечении диабета с помощью стандартных методов лечения
Люди с диабетом обычно регулярно посещают лечащего врача и могут принимать лекарства, помогающие поддерживать стабильный уровень сахара в крови.Однако, если стандартное лечение не позволяет контролировать уровень сахара в крови, лечащий врач может направить вас к эндокринологу. Эндокринолог будет искать дополнительные стратегии, которые помогут контролировать ваш диабет.
Заболевания щитовидной железы
Заболевания щитовидной железы могут включать слишком много или слишком мало различных типов гормонов, вырабатываемых щитовидной железой.
 Вас могут направить к эндокринологу, когда впервые будет диагностировано заболевание щитовидной железы, чтобы оценить ваше состояние и составить план лечения.Если нет других осложняющих факторов, вы завершите последующее лечение у своего лечащего врача.
Вас могут направить к эндокринологу, когда впервые будет диагностировано заболевание щитовидной железы, чтобы оценить ваше состояние и составить план лечения.Если нет других осложняющих факторов, вы завершите последующее лечение у своего лечащего врача.Однако иногда вам может потребоваться последующее наблюдение эндокринолога. Например, если вы беременны или хотите создать семью и у вас есть заболевание щитовидной железы, вам может потребоваться консультация эндокринолога.
Другие причины для последующего наблюдения у эндокринолога могут включать развитие зоба или увеличение щитовидной железы, узел щитовидной железы или симптомы заболевания гипофиза.Вам также может понадобиться вернуться к эндокринологу, если симптомы, которые привели вас туда, не улучшаются при лечении.
Остеопороз
Остеопорозу способствуют многие факторы, включая возрастные изменения уровня гормонов. Если ваш лечащий врач подозревает, что изменения уровня гормонов способствуют остеопорозу, вы можете обратиться к эндокринологу для оценки и разработки плана лечения.

Синдром поликистозных яичников
Синдром поликистозных яичников поражает от 7% до 10% женщин и может привести к бесплодию, акне, непредсказуемым менструациям, нежелательной растительности на лице и другим хроническим состояниям.
Низкий уровень тестостерона
Низкий уровень тестостерона может быть вызван несколькими причинами, включая гормональные нарушения, побочные эффекты лекарств и хронические заболевания. Эндокринолог будет использовать специальные знания, чтобы помочь диагностировать, лечить и контролировать это состояние. Иногда вам может потребоваться терапия тестостероном, которую обычно контролирует эндокринолог.
Рак эндокринной железы
Рак может возникнуть в любой эндокринной железе, включая поджелудочную железу, щитовидную железу, гипофиз и надпочечники.Эндокринолог сосредоточится на управлении и балансировке уровня гормонов.
Чего ожидать от эндокринолога
Как правило, эндокринолог посещает амбулаторно, поскольку многие проблемы, которые он лечит, являются хроническими состояниями, не требующими хирургического вмешательства.
 Некоторые эндокринологи также проводят консультации в стационарных условиях.
Некоторые эндокринологи также проводят консультации в стационарных условиях.Часто лечащий врач направляет вас к эндокринологу при подозрении на проблемы с гормонами. При первом посещении эндокринолог задаст вам ряд вопросов, чтобы узнать больше о ваших симптомах, привычках в отношении здоровья, других заболеваниях, лекарствах и семейной истории проблем, связанных с гормонами.Они проконсультируются с направившим вас врачом и просмотрят вашу медицинскую документацию.
Кроме того, эндокринолог проведет медицинский осмотр, проверит ваш пульс, частоту сердечных сокращений и артериальное давление. Они оценят вашу кожу, волосы, полость рта и зубы, так как некоторые нарушения, связанные с гормонами, могут повлиять на эти области. Они также могут заказать анализ крови или мочи, выполнить биопсию или заказать ультразвуковое исследование или тесты визуализации, такие как компьютерная томография и магнитно-резонансная томография.
После того, как эндокринолог поставит диагноз, он вместе с вами и направившим вас врачом составит план лечения.
 Некоторые люди будут продолжать посещать эндокринолога, чтобы помочь им справиться с хроническими заболеваниями, связанными с гормонами.
Некоторые люди будут продолжать посещать эндокринолога, чтобы помочь им справиться с хроническими заболеваниями, связанными с гормонами.Вы продолжите посещать свою семью или лечащего врача по другим вопросам. Другим может потребоваться только посещение эндокринолога в течение короткого промежутка времени с дальнейшим последующим уходом и лечением симптомов, предоставляемым врачами первичной медико-санитарной помощи.
Мифы и факты о заместительной гормональной терапии, которые должна знать каждая женщина: Массовое здравоохранение: Практика первичной медико-санитарной помощи
Если вы разговаривали с друзьями, родственниками или проводили собственный поиск в Интернете, вы могли столкнуться с противоречивой информацией о заместительной гормональной терапии.Смесь информации может затруднить отделение фактов от вымысла. Читайте дальше, чтобы получить фактическую информацию о заместительной гормональной терапии и обсудить ее со своим врачом. Наши специалисты разрушают распространенные мифы, поэтому у вас есть факты, чтобы принять взвешенное решение о своем здоровье.

Миф №1: Заместительная гормональная терапия вызывает рак.
Факт: Представление о том, что ЗГТ вызывает рак, пожалуй, самый распространенный миф. Это заблуждение основано на более старом ошибочном исследовании. Хотя получение большего количества гормонов, чем требуется вашему организму, действительно может повысить риск некоторых видов рака, ЗГТ сама по себе не вызывает рак.Заместительная гормональная терапия не вызывает рака у здоровых взрослых людей, у которых в анамнезе не было гормоночувствительного рака.
Миф № 2: заместительная гормональная терапия полезна только при тяжелых симптомах.
Факт: Многие женщины считают, что ЗГТ устраняет только тяжелые симптомы. Правда в том, что вам не нужно ждать, пока ваши симптомы станут серьезными, чтобы начать ЗГТ. Терапия полезна при менее серьезных симптомах, которые могут нарушить вашу повседневную жизнь. ЗГТ эффективна для облегчения приливов, ночной потливости, раздражительности и других симптомов, связанных с дисбалансом гормонов.

Миф №3: ЗГТ бесполезна после менопаузы.
Факт: Даже после серьезных изменений в период менопаузы гормональный дисбаланс может сохраняться. Женщины, испытывающие симптомы постменопаузы, могут получить пользу от ЗГТ. В течение нескольких лет после менопаузы такие симптомы, как приливы, имеют тенденцию ослабевать. Однако из-за более низкого уровня эстрогена женщины в постменопаузе могут продолжать испытывать неприятные симптомы.
Миф № 4: ЗГТ увеличивает риск сердечных заболеваний.
Факт: Более раннее ошибочное исследование сообщило о повышенном риске сердечных заболеваний у женщин, принимающих ЗГТ, что привело к мифу, который сохраняется.Последующие исследования не сообщали о такой связи. На самом деле, исследования показали, что женщины, принимающие ЗГТ, содержащие только эстрогены, менее склонны к развитию сердечных заболеваний.
Миф № 5: ЗГТ не подходит женщинам с ранним наступлением менопаузы.
Факт: Обычно менопауза у женщин наступает в возрасте около 50 лет.
 Однако у некоторых женщин наступает ранняя менопауза, и у таких женщин ЗГТ может помочь снизить риск сердечных заболеваний и защитить от остеопороза.
Однако у некоторых женщин наступает ранняя менопауза, и у таких женщин ЗГТ может помочь снизить риск сердечных заболеваний и защитить от остеопороза.Миф № 6: существует только один тип ЗГТ.
Факт: Возможно, вы удивитесь, узнав, что существует несколько типов ЗГТ. Женщины могут выбирать от пероральных до местных составов. Типы ЗГТ можно использовать по отдельности или в комбинации, чтобы лучше лечить симптомы и сбалансировать гормоны.
Миф № 7: Симптомы менопаузы — это обряд посвящения, который вы должны пройти.
Факт: Вам не придется страдать от неприятных симптомов менопаузы. Хотя такие симптомы, как приливы веса и ночная потливость, когда-то считались обрядом посвящения, эти симптомы могут оказать значительное влияние на вашу повседневную жизнь.Доказано, что ЗГТ является наиболее эффективным методом лечения симптомов менопаузы. Вы можете пройти через менопаузу без особого дискомфорта благодаря заместительной гормональной терапии.






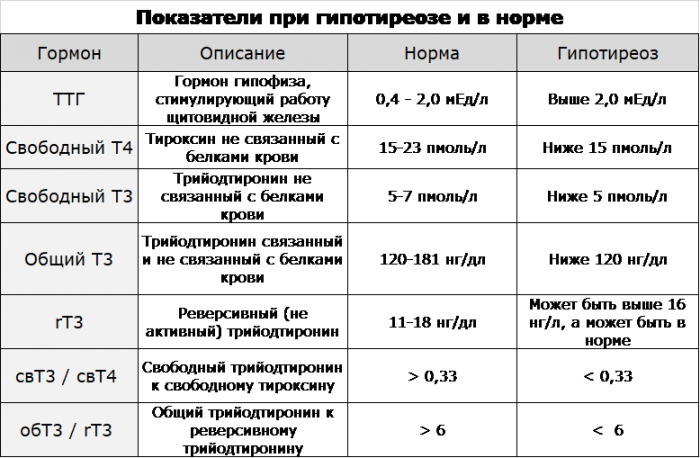
 Женщины, которые начинают гормональную терапию в возрасте 60 лет и старше или более чем через 10 лет после начала менопаузы, подвергаются большему риску возникновения вышеуказанных состояний. Но если гормональная терапия начата в возрасте до 60 лет или в течение 10 лет после менопаузы, польза, по-видимому, перевешивает риски.
Женщины, которые начинают гормональную терапию в возрасте 60 лет и старше или более чем через 10 лет после начала менопаузы, подвергаются большему риску возникновения вышеуказанных состояний. Но если гормональная терапия начата в возрасте до 60 лет или в течение 10 лет после менопаузы, польза, по-видимому, перевешивает риски. Системная терапия эстрогенами остается наиболее эффективным методом лечения беспокоящих менопаузальных приливов и ночной потливости.
Системная терапия эстрогенами остается наиболее эффективным методом лечения беспокоящих менопаузальных приливов и ночной потливости. Терапия эстрогенами может помочь снизить риск определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, деменцию и изменения настроения.
Терапия эстрогенами может помочь снизить риск определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, деменцию и изменения настроения.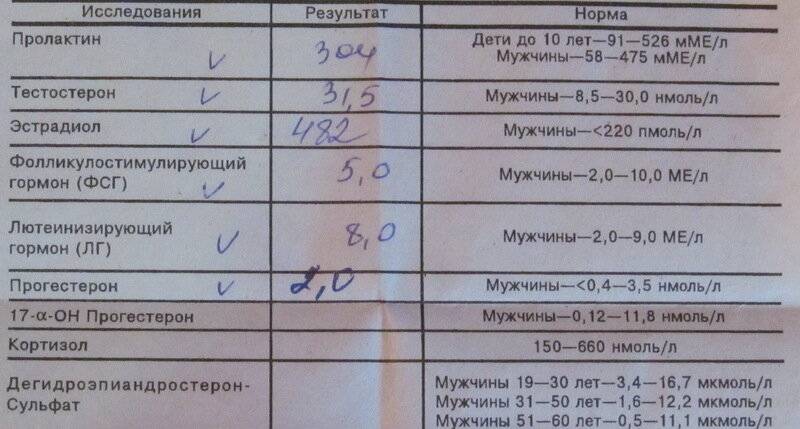 Если у вас есть длительные симптомы менопаузы, которые значительно ухудшают качество вашей жизни, врач может порекомендовать более длительное лечение.
Если у вас есть длительные симптомы менопаузы, которые значительно ухудшают качество вашей жизни, врач может порекомендовать более длительное лечение. Акушерство и гинекология.2014; doi: 10.1097/01.AOG.0000441353.20693.78. Подтверждено в 2018 г.
Акушерство и гинекология.2014; doi: 10.1097/01.AOG.0000441353.20693.78. Подтверждено в 2018 г.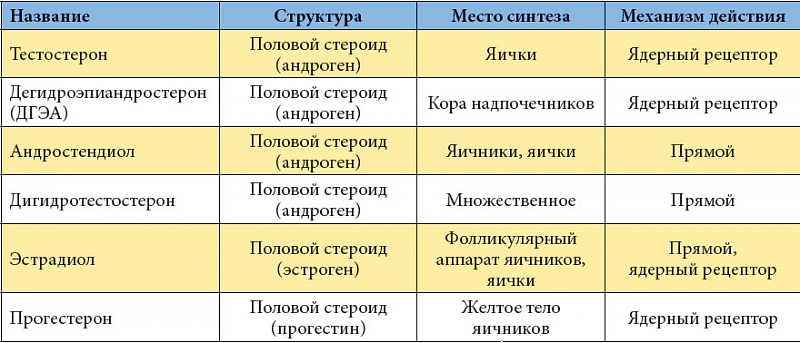
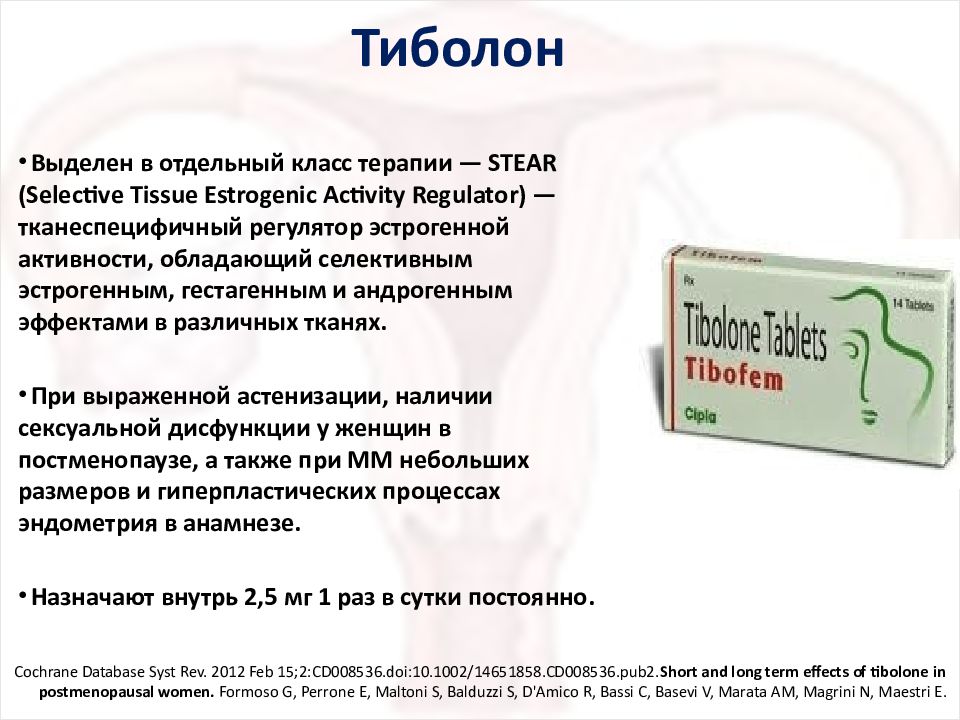

 Врачи чаще всего назначают низкую дозу эстрогена в виде таблеток или пластырей каждый день. Эстроген также может быть назначен в виде крема, вагинального кольца, геля или спрея.Вы должны принимать самую низкую дозу эстрогена, необходимую для облегчения симптомов менопаузы и/или для предотвращения остеопороза.
Врачи чаще всего назначают низкую дозу эстрогена в виде таблеток или пластырей каждый день. Эстроген также может быть назначен в виде крема, вагинального кольца, геля или спрея.Вы должны принимать самую низкую дозу эстрогена, необходимую для облегчения симптомов менопаузы и/или для предотвращения остеопороза.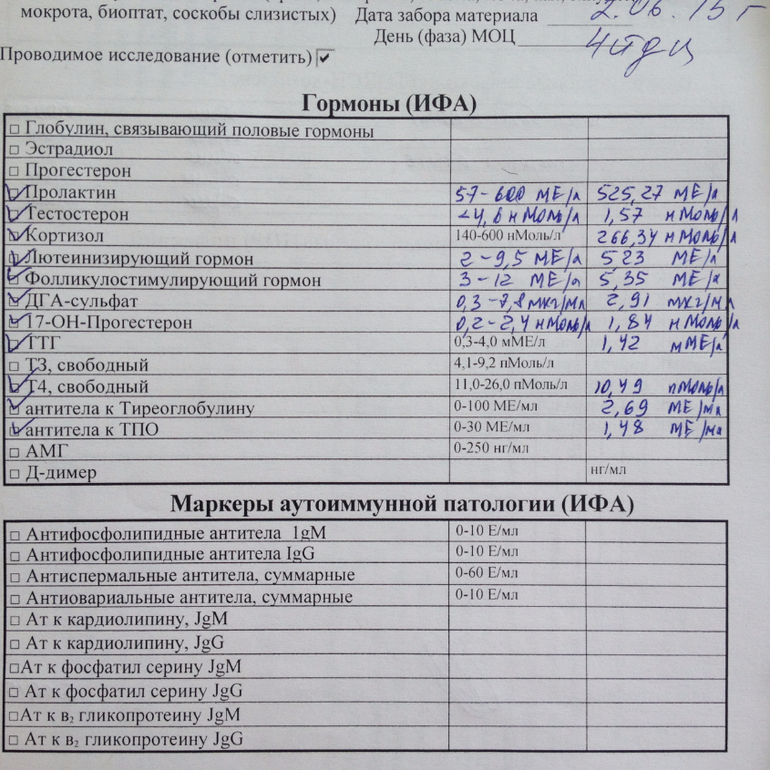


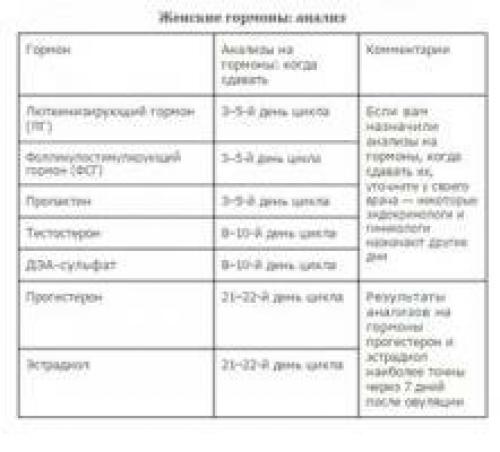


 Они прошли специальную подготовку в области эндокринной системы и могут помочь диагностировать, лечить и управлять заболеваниями, которые могут возникнуть при гормональном дисбалансе или проблемах с эндокринными железами.
Они прошли специальную подготовку в области эндокринной системы и могут помочь диагностировать, лечить и управлять заболеваниями, которые могут возникнуть при гормональном дисбалансе или проблемах с эндокринными железами. Эндокринологи — это врачи, специально обученные инструментам и методам, необходимым для диагностики и лечения эндокринных заболеваний.
Эндокринологи — это врачи, специально обученные инструментам и методам, необходимым для диагностики и лечения эндокринных заболеваний. Вас могут направить к эндокринологу, когда впервые будет диагностировано заболевание щитовидной железы, чтобы оценить ваше состояние и составить план лечения.Если нет других осложняющих факторов, вы завершите последующее лечение у своего лечащего врача.
Вас могут направить к эндокринологу, когда впервые будет диагностировано заболевание щитовидной железы, чтобы оценить ваше состояние и составить план лечения.Если нет других осложняющих факторов, вы завершите последующее лечение у своего лечащего врача.
 Некоторые эндокринологи также проводят консультации в стационарных условиях.
Некоторые эндокринологи также проводят консультации в стационарных условиях. Некоторые люди будут продолжать посещать эндокринолога, чтобы помочь им справиться с хроническими заболеваниями, связанными с гормонами.
Некоторые люди будут продолжать посещать эндокринолога, чтобы помочь им справиться с хроническими заболеваниями, связанными с гормонами.
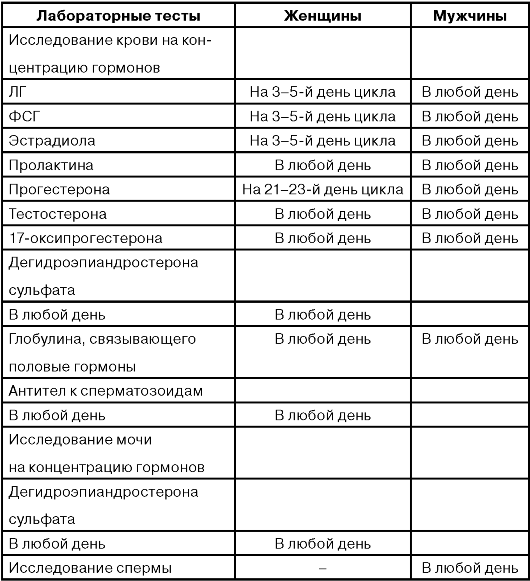
 Однако у некоторых женщин наступает ранняя менопауза, и у таких женщин ЗГТ может помочь снизить риск сердечных заболеваний и защитить от остеопороза.
Однако у некоторых женщин наступает ранняя менопауза, и у таких женщин ЗГТ может помочь снизить риск сердечных заболеваний и защитить от остеопороза.