Дерматит: краткий обзор — Краткое изложение соответствующих условий
Эритематозные и жирные шелушащиеся пятна на волосистой части головы, межбровье, носогубной складке, коже задней поверхности ушных раковин, и передней поверхности грудной клетки.[14]Clark GW, Pope SM, Jaboori KA. Diagnosis and treatment of seborrheic dermatitis. Am Fam Physician. 2015 Feb 1;91(3):185-90. https://www.aafp.org/afp/2015/0201/p185.html http://www.ncbi.nlm.nih.gov/pubmed/25822272?tool=bestpractice.com Это хроническое заболевание, которое включает перхоть (pityriasis capitis) у взрослых и себорейный дерматит (гнейс) у младенцев. Внезапное, зачастую генерализованное, начало себорейного дерматита может говорить о ВИЧ-инфекции, независимо от возраста.
Многообразное течение, редко проходит полностью. Младенческая форма (гнейс), как правило разрешается в течение первых нескольких месяцев жизни. Основным направлением лечения является контроль симптомов. Для лечения используют средства местного действия, такие как кортикостероиды, каменноугольная смола, ингибиторы кальциневрина и противогрибковые препараты.
 [18]Shuster S, Meynadier J, Kerl H, et al. Treatment and prophylaxis of seborrheic dermatitis of the scalp with antipityrosporal 1% ciclopirox shampoo. Arch Dermatol. 2005 Jan;141(1):47-52.
https://jamanetwork.com/journals/jamadermatology/fullarticle/392182
http://www.ncbi.nlm.nih.gov/pubmed/15655141?tool=bestpractice.com
Случаи младенческого гнейса, как правило, лечатся при помощи смягчающих средств, например, местным применением оливкового масла. Системные противогрибковые препараты предназначены для тяжелых случаев, и их не следует использовать для младенцев и детей.[Figure caption and citation for the preceding image starts]: Себорейный дерматит, межбровье, с шелушением и легкой эритемойЛичная коллекция доктора Роберта А. Шварца
[18]Shuster S, Meynadier J, Kerl H, et al. Treatment and prophylaxis of seborrheic dermatitis of the scalp with antipityrosporal 1% ciclopirox shampoo. Arch Dermatol. 2005 Jan;141(1):47-52.
https://jamanetwork.com/journals/jamadermatology/fullarticle/392182
http://www.ncbi.nlm.nih.gov/pubmed/15655141?tool=bestpractice.com
Случаи младенческого гнейса, как правило, лечатся при помощи смягчающих средств, например, местным применением оливкового масла. Системные противогрибковые препараты предназначены для тяжелых случаев, и их не следует использовать для младенцев и детей.[Figure caption and citation for the preceding image starts]: Себорейный дерматит, межбровье, с шелушением и легкой эритемойЛичная коллекция доктора Роберта А. ШварцаПокраснения, шелушение, зуд кожи лица и шеи — Вопрос дерматологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 74 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского онколога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.42% вопросов.
Оставайтесь с нами и будьте здоровы!
Полезно знать об АЛЛЕРГИИ НА НИКЕЛЬ (nikkelallergi)
Что такое никель?
Никель является элементарным металлом, в чистом виде похожим на серебро, применяемым для никелирования различных металлических изделий, а также в качестве легирующей добавки в сплавах. Это один из наиболее распространённых в обиходе металлов.
Что такое аллергия на никель?
Аллергия на никель является одним из видов контактной аллергии, приводящей к возникновению экземы после прямого контакта кожи с предметом, содержащим никель.
Кто может страдать аллергией на никель?
Аллергия на никель более распространена среди женщин, чем среди мужчин. В частности это объясняется наличием проколов в ушах, пирсингом и использованием украшений из неблагородных металлов, контактирующих с кожей. Никель проникает в кожу/систему кровообращения и вызывает раздражение. Это означает, что у человека развилась аллергия, и при каждом контакте кожи с этим металлом через несколько часов может выступить экзема.
Где содержится никель?
Особенно часто никель встречается в бижутерии, предметах с металлическим покрытием, как, например, кухонные принадлежности, глянцевых дверных ручках, застёжках-молниях, пряжках ремней, швейных иглах, вязальных спицах, очковых оправах, кнопках, монетах и т.п. Никель может содержаться в белом золоте, платине и импортных изделиях из желтого золота и серебра. Также этот металл можно обнаружить в отбеливающих средствах, краске для волос и некоторых продуктах питания. К продуктам питания с высоким содержанием никеля относятся тёмный шоколад, горох, чечевица, грецкий орех, семена подсолнуха и т.
Каковы симптомы аллергии на никель?
При наличии контактной аллергии на никель и после контакта с металлом аллергическая экзема может выступить на любом участке тела.
Контактная экзема, возникшая в первый раз или как следствие обострения, приводит к покраснению и отёку кожи с образованием больших и маленьких волдырей и сочащихся ранок. Если контактная экзема не проходит в течение длительного времени, кожа становится более сухой и потрескавшейся. Обычно экзема сопровождается сильным зудом.
Как поставить диагноз аллергии на никель?
Необходимо получить направление в врачу-дерматологу и провести так называемую «аппликационную пробу», которая заключается в наложении пластыря с наиболее распространёнными веществами-аллергенами на спину пациента.
Распространённость аллергии на никель
Мы исходим из того, что около 10% населения Норвегии страдает аллергией на никель. Этот вид аллергии неизлечим, но интенсивность реакции может варьироваться.
Советы аллергикам на никель:
- Желтое золото или титан не содержат никель. Это обычно относится и к серебру.
- Никелю сложнее проникать в сухую и не повреждённую кожу. Поэтому следует позаботиться о том, чтобы руки всегда были сухими и мягкими.
- Если Вы желаете пользоваться украшениями, кольцами, часами и ремнями с пряжками, содержащими никель, металл следует покрыть несколькими слоями прозрачного лака для ногтей в целях предотвращения контакта с кожей.
- При покупке украшений спрашивайте о гарантии отсутствия никеля.

Лечение аллергии на никель
Избегайте контакта с предметами, вызывающими реакцию. Наличие контакта с никелем снижает эффективность лечения. Регулярно пользуйтесь увлажняющим кремом, так как кожа часто становится сухой. В некоторые периоды может быть необходимым применение кортизонового крема. Через несколько минут после обработки кожи кортизоновым препаратом следует нанести увлажняющий крем. Продолжение пользования предметами, содержащими никель и не переносимых организмом, может привести распространению аллергии на участки кожи, не имеющие прямого контакта с никелем.
Исследования заболеваний кожи — сдать анализ в СЗЦДМ
Кожные заболевания насчитывают более сотни видов и категорий. Самыми опасными дерматологи называют вирусные и грибковые инфекции кожи, дерматит, чесотку, меланому и немеланомный рак кожи, псориаз, крапивницу, пиодермию, угревую сыпь, пролежни, очаговую алопецию.
В США и Европе кожные заболевания стоят на 4-м месте по количеству полученной инвалидности. Поэтому нельзя недооценивать разнообразные высыпания, зуд, боль, изменение цвета кожных покровов, шелушение — при любых отклонениях от нормы, тем более не проходящих длительное время, нужно обращаться к специалисту.
Поэтому нельзя недооценивать разнообразные высыпания, зуд, боль, изменение цвета кожных покровов, шелушение — при любых отклонениях от нормы, тем более не проходящих длительное время, нужно обращаться к специалисту.
При обширном кожном зуде обычно обращаются к терапевту, при локализованном зуде или высыпаниях — к дерматологу. Они при необходимости выписывают направление к узким специалистам — дерматовенерологу (болезни кожи, вызванные ИППП), трихологу (проблемы кожи волосистой части головы), дерматокосметологу (эстетические проблемы кожи).
Нередко проблемы с кожным покровом сигнализируют о заболеваниях других органов, и тогда дерматологи работают совместно с эндокринологами, гематологами, онкологами, гинекологами, аллергологами и другими специалистами.
Когда назначают исследования кожи
В норме кожа равномерно окрашена, умеренно влажная, гладкая. Если какой-то показатель изменяется, перемены приносят явный дискомфорт, симптомы долго не проходят, необходимо обратиться к врачу.
Кожа неоднородна, и заболевания поражают разные её слои: псориаз и чесотка — эпидермис, фурункулёз — дерму, целлюлит — подкожно-жировую клетчатку и т. д. Первым этапом любого исследования становятся осмотр и опрос человека, далее на основании первичных внешних признаков и полученных сведений врач решает, какие анализы пациенту необходимо сдать, чтобы диагностировать заболевание.
Устный опрос выявляет длительность состояния, причины — по версии пациента, регулярность (было ли подобное ранее или в первый раз), симптомы общего состояния, наличие хронических заболеваний и заболеваний у родственников, коллег, особенности рациона, бытовых и рабочих условий и т. д.
Специалист делает визуальное исследование и при необходимости назначит тесты:
-
при разнообразных высыпаниях в естественных складках кожи, на волосистой части головы, шее, лице;
-
при мелких белёсых чешуйках в области носогубного треугольника, на волосистой части головы, на спине, под мышками, в других местах;
-
при зуде, жжении;
-
при появлении бляшек, покрытых чешуйками, обычно — на коленных и локтевых сгибах, в местах выделения суставов, на ладонях, подошвах, на волосистой части головы;
-
при кровоподтёках, отёках, язвах;
-
при появлении папиллом;
-
при обнаружении пятен неясного происхождения;
-
при угрях, прыщах и прочих отклонениях кожных покровов от нормы;
-
при некоторых неспецифических симптомах.

Виды диагностики кожных заболеваний:
Общий анализ крови:-
по лейкоцитам, лейкоцитарной формуле определяется наличие/отсутствие воспалительного процесса;
-
по эритроцитам, гемоглобину — белокровие, наличие внутренних кровотечений;
-
по базофилам и эозинофилам — наличие/отсутствие/сила аллергического процесса.
Кровь здорового человека содержит не более 5 % эозинофилов. Увеличение их доли вызывает подозрение на аллергию. Однако высокое число эозинофилов характерно и для инвазии паразитами, потому требуются дополнительные тесты.
Общий анализ мочиПозволяет судить о наличии/отсутствии воспалительного процесса, определять, присутствуют ли заболевания почек, других связанных органов.
Биохимия крови
С помощью этого анализа судят о метаболических процессах в организме, получают максимально полную, системную картину его работы.
С помощью этого анализа выявляют паразитов, которые могут служить причиной аллергической реакции, воспалительных процессов кожных покровов.
ИммунограммаС помощью иммунограммы подтверждают предварительно поставленный диагноз. В ходе исследования кровь тестируют на иммуноглобулины: если они повышены — заболевание развивается.
Микроскопия соскобовСоскобы выполняют при подозрении на чесотки и микотические (грибковые) инфекции. Для анализа используют чешуйки из очага поражения, подозрительных ходов, которые помещают на предметное стекло и изучают.
Эпикутанные и интракутанные кожные тесты при аллергических состояниях
В некоторых клинических ситуациях детям и взрослым необходимо пройти аллергологическое обследование, например — больным с аллергическим ринитом, бронхиальной астмой, атопическим дерматитом, пищевой аллергией, реакцией на лекарственные средства и т.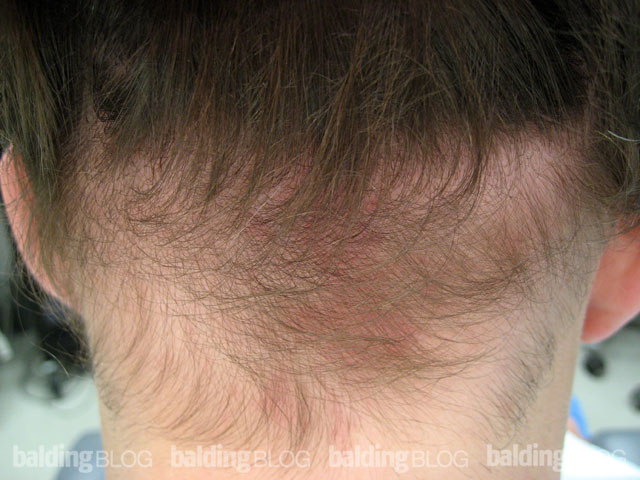 д.
д.
При эпикутанном способе аллерген наносят на кожу, чтобы выявить раздражитель в случаях с отсроченным гиперчувствительным ответом к контактному аллергену. Интракутанные (внутрикожные, интрадермальные) способы используют, чтобы обнаружить немедленный гиперчувствительный ответ на лекарство, пчелиный яд и некоторые другие раздражители. Интрадермальные тесты обладают высокой точностью. однако их недостаток — большое число ложноположительных результатов.
Микологические, бактериологические, вирусологические, серологические тесты при дерматозах, вызванных микроорганизмами
Чтобы определить микроорганизмы-возбудители заболеваний, используют:
-
соскобы чешуек, ногти, волосы, которые специальным образом обрабатывают и исследуют под микроскопом, — так определяют патогенные грибы;
-
отделимое из уретры, мазок — для определения гонококков, прочих возбудителей ЗППП;
-
мазки-отпечатки на клетки Тцанка с поверхностей, поражённых эрозиями, — для определения акантолитической пузырчатки;
-
соскобы кожи — для определения чесоточного клеща;
-
тканевый сок, собранный со дна твёрдых шанкров, — для определения бледных трепонем;
-
культуральные исследования (посевы патологического биоматериала) — для определения возбудителя пиодермии, микозов (в том числе латентных форм), ЗППП и носительства деоматофитов.

К аутоиммунным заболеваниям кожи относят пузырные дерматозы — герпетиформный дерматит Дюринга, пузырчатка (истинная и все её разновидности), пемфигоиды.
В основе этих заболеваний — иммунный ответ организма, направленный на межклеточные контакты кожи. Так, вульгарная пузырчатка характеризуется появлением антител к десмосомам, пемфигоид — антитела к гемидесмосомам.
Развившаяся болезнь хорошо диагностируется с помощью серологических тестов — антитела выявляются примерно у 80 %. Но при начальных формах и поражении слизистых антител в крови нет, потому используют прямое и непрямое иммунофлюоресцентное обследование.
Прямая иммунофлюоресценция выявляет на криостатных кожных срезах IgG и комплемент. Непрямая иммунофлюоресценция выявляет в кровяном и жидкостном содержании пузырей высокие титры Ig G к десмосомам — чем выше титры, тем тяжелее течение заболевания.
К сосудистым нарушениям кожи — ангиомам — относят плотно расположенные кровеносные и лимфатические сосуды. Ангиомы располагаются на и под кожей, меняют её окраску на красную и с явным фиолетовым оттенком.
Различают:
-
гемангиомы — патологические скопления-опухоли из кровеносных сосудов, окрашенные в красный или фиолетовый цвет. Особенно распространены детские гемангиомы, которые у 2/3 детей исчезают примерно к 7 годам, однако оставляют на коже «цветные» следы или рубцы;
-
пламенеющие невусы — розовые, красные, фиолетовые уплощённые пятна, по своей природе — врождённые пороки кровеносных сосудов;
-
лимфангиомы — разного размера бугорки на коже, образованные скоплением лимфатических сосудов;
-
пиогенные гранулемы — приподнятые мясистые красные, красно-коричневые образования, влажные или покрытые коркой, которые образованы усиленно растущими капиллярами и отёком прилегающей ткани;
-
паукообразные ангиомы — ярко-красные пятна с центральным кровеносным сосудом и отходящими от него капиллярами в виде лапок паука.

Если повреждение кожи носит только косметический характер, врач посоветует способ, как от него избавиться. Но иногда требуются ангиографические исследования — контрастные исследования кровеносных сосудов с использованием рентгена, КТ, МРТ и т. д.
Гистологическое исследованиеГистологические исследования кожи подтверждают или исключают предварительный диагноз, служат для определения стадии заболевания, распространённости опухоли. Всё это необходимо для правильной диагностики, прогноза и эффективного лечения.
Для биопсии выбирают типичный элемент, предпочтительно — свежий первичный. Если высыпания распространённые, то биоматериал берут из такого очага, удаление которого вызовет минимальные косметические, функциональные дефекты.
Биопсию проводят под местным обезболиванием, используя скальпель или методы пункционной биопсии, электрохирургии.
Аллергические тестыДля определения аллергена специалисты пользуются разными тестами:
-
прик-тестами (нанесение капель с аллергеном на кожу, затем прокол через каплю прик-ланцетом) — для выявления сенсибилизации к бытовым, эпидермальным, пыльцевым, лекарственным, грибковым и другим аллергенам;
-
скарификационными (царапины специальными ланцетами с аллергенами в случаях, когда прик-тест невозможен) — обладают высокой специфичностью.
 однако часто дают ложноположительный результат;
однако часто дают ложноположительный результат;
-
аппликационными, или Patch-тестами (аллерген наносится на пластырь, который приклеивают на спину или на плечо) — для определения контактного и атопического дерматита.
Оценка кожных тестов проходит спустя 20 минут, 6 часов или 24—48 часов, в зависимости от аллергена. Результат теста может быть отрицательным, слабоположительным, положительным или сомнительным.
Дополнительные исследованияСерологическое (изучение антител и антигенов в сыворотке крови)
При высокой чувствительности к определённому аллергену в крови увеличивается содержание антител класса IgE, которые в нормальном состоянии составляют примерно ~0,001 % от всех иммуноглобулинов. Чтобы узнать раздражитель, определяют аллергенспецифичные антитела.
Исследование сыворотки крови начинается с определения общего уровня иммуноглобулина Е (IgE). Однако примерно у 30 % людей, подверженных аллергии, общий иммуноглобулин в норме, а повышенный его уровень может наблюдаться и при инвазии гельминтами, некоторых других заболеваниях.
Однако примерно у 30 % людей, подверженных аллергии, общий иммуноглобулин в норме, а повышенный его уровень может наблюдаться и при инвазии гельминтами, некоторых других заболеваниях.
Затем выявляют конкретный раздражитель, определяя специфические IgG-антитела, например — к пищевым продуктам, пыльце и т. д.
Микроскопическое (изучение мазка под микроскопом)Цитологическое исследование проводят с целью морфологической оценки клеточного состава, изменений в клетках (ядро, цитоплазма, их отношение). По полученным данным делают предварительные диагнозы доброкачественных, злокачественных опухолей, других неопухолевых поражений.
Патоморфологическое (биопсия)
Биопсия кожи проводится с целью микроскопического выявления патологии — кожных нераковых заболеваний (например, псориаза, системной красной волчанки, склеродермии, узелкового периартериита, амилоидоза, туберкулёза кожи и др.), рака кожи, бактериальных кожных инфекций, грибковых инфекций.
Результаты исследования готовы через 1—6 недель. Осложнением такого метода могут стать рубцы, однако в некоторых случаях биопсия просто необходима для получения точного анализа и назначения эффективного лечения.
Стоимость услуг в АО «СЗДЦМ»
В Северо-Западном центре доказательной медицины вы сможете пройти все исследования кожи по назначению врача.
В лабораториях, медицинских центрах и лабораторных терминалах АО «СЗЦДМ» работают опытные специалисты, все отделения оснащены современным лабораторным оборудованием и препаратами. мы гарантируем вам высокую точность исследований, безопасность и конфиденциальность.
перейти к анализам
Холодовая аллергия. Что делать?
Если на улице зимой у вас начинаете чесаться кожа, появляются покраснения открытых участков, сухость, трещинки, небольшие бугристости, волдыри, легкое почесывание постепенно превращается в нестерпимый зуд — вероятнее всего у вас холодовая аллергия (или аллергия на холод).
Существуют несколько теорий, которые описывают развитие аллергии на холод:
- Холодовая аллергия — это аллергическая реакция (развивается как классический аллергический процесс, который включает иммунологическую, патохимическую и патофизиологическую стадии)
- Холодовая аллергия- это псевдоаллергическая реакция (холод воздействует на тучные клетки, что приводит к выбросу гистамина. Все это приводит к повышению проницаемости сосудистой стенки, отеку тканей, слизистых и возникновению воспалительного процесса)
В любом случаи, холодовая аллергия — это патологическая реакция организма на воздействие низких температур, характеризующаяся развитием воспалительного процесса на коже и/или слизистых оболочках. Холодовая аллергия может иметь острое или хроническое течение, быть приобретенной или передаваться по наследству. Чаще всего заболевание возникает в осенне-зимний период. Но может и обнаруживаться при купании в холодных водоемах, употреблении холодных напитков, мороженого, при приеме контрастного душа.
На сегодняшний день до конца так и не удалось выяснить точную причину развития холодовой аллергии, но существует ряд факторов, которые могут спровоцировать развитие заболевания:
- Заболевания эндокринной системы (щитовидной железы, надпочечников)
- Наследственность
- Хронические заболевания — заболевания ЖКТ, синусит, гайморит, аллергия на пыльцу, пищевая аллергия, бронхит
- Сосудистая патология — нарушение микроциркуляции приводит к снижению кровообращения в коже и подкожно-жировой клетчатке (болезнь Рейно)
- Наличие хронических болезней кожи (дерматиты, экзема, псориаз и тд.)
- Длительное пребывание в холодную погоду с открытыми участками тела
При воздействии холода происходит покраснение открытых участков кожи. Очаги покраснения имеют вид мелкоточечной сыпи, которая постепенно сливается и образует более крупные пораженные образования диаметром до 10-15см. Могут появляться небольшие трещинки и шелушение.
Через 10-20 минут может появится зуд — это результат действие гистамина на нервные окончания. Интенсивность зуда нарастает с прогрессированием остальных процессов. Постепенно появляется припухлость кожи с образованием волдырей. Волдыри имеют бледно-розовое окрашивание. При прекращении воздействия холода данные симптомы могут пройти самостоятельно.
Интенсивность зуда нарастает с прогрессированием остальных процессов. Постепенно появляется припухлость кожи с образованием волдырей. Волдыри имеют бледно-розовое окрашивание. При прекращении воздействия холода данные симптомы могут пройти самостоятельно.
В противном случае могут возникать более глубокие и серьезные поражения. Температура тела может повыситься до 39 – 40 градусов, появляется головная боль, слабость, ломота в теле. У человека может наступить отек Квинке: чаще всего происходит отек лица, шеи, век, реже — отек кистей, стоп, внутренних органов. Наиболее опасно распространение отека на шею — это грозит сдавливанием дыхательных путей, кислородным голоданием, сужением голосовой щели, охриплостью голоса. Если процесс усугубляется, может произойти распространение отека на бронхи и легкие. Процесс становиться жизнеугрожающим.
Диагностика холодовой аллергии может быть достаточно затруднительна ввиду необычности аллергена.
Необходимо проводить дифференциальную диагностику с другими заболеваниями кожи (экзема, псориаз, дерматиты, дерматомикозы), аллергическими реакциями другой природы (пищевые, лекарственные, бытовые аллергии), некоторыми инфекционными заболеваниями.
Если вы подозреваете холодовую аллергию — стоит обратиться к врачу — аллергологу (для дифференциальной диагностики необходимо обязательно посетить дерматолога) .
Доктор соберет подробный анамнез, проведет осмотр и, при необходимости, назначит следующие виды исследований:
- Общий анализ крови
- Общий анализ мочи
- Биохимический анализ крови
- Тест на выявление сенсебилизированных к криоглобулину лимфоцитов
- Тесты на исследование клеточного и гуморального иммунитета
- Исследование системы комплемента
- Аллергологические исследования (для исключения других видов аллергии)
- Холодовой прик-тест (на кожу помещается кусочек льда на 1-3 минуты. Если появляются покраснение, зуд, отек — аллергопроба считается положительной)
Основным принципом лечения холодовой аллергии является прекращение воздействия холода (раздражающего фактора) на кожу. Необходимо максимально защищать кожные покровы и слизистые от воздействия холода (носить перчатки, шарфы, защищать лицо платком). При переохлаждении- нужно как можно быстрее зайти в теплое помещение, согреться, выпить теплый чай.
При переохлаждении- нужно как можно быстрее зайти в теплое помещение, согреться, выпить теплый чай.
При появлении кожных высыпаний можно использовать мази с противовоспалительным и антигистаминным действием. Если высыпания достаточно значительны и данные препараты не помогают, рекомендуется использовать краткий курс мазей, содержащей глюкокортикоиды.
Также доктор может назначить прием антигистаминных препаратов внутрь. Это позволит уменьшить зуд, отек, покраснение и облегчит течение болезни. При появлении одышки назначают бронходилататоры.
При холодовой аллергии с началом зимы рекомендуют принимать антигистаминные препараты в низких дозировках на протяжении всего зимнего периода.
Старайтесь максимально защитить открытые участки кожи: используйте шарф, перчатки, платки. Отдавайте предпочтение натуральным тканям.
Перейдите на гипоаллергенное питание — это поможет снизить вероятность перекрестных аллергических реакций на другие вещества.
Укомплектуйте минимальную дорожную аптечку- включите туда мази и антигистаминные препараты.
Старайтесь избегать стрессов — это может вызвать обострение или спровоцировать аллергическую реакцию.
Избегайте употребление мороженого и холодных напитков.
Если холодовая аллергия приобрела хроническое течение — постарайтесь снизить число приступов, соблюдайте все правила профилактики, регулярно посещайте врача, проходите обследования и все будет хорошо.
Инна Назарчик
Аллергия на бытовую химию – симптомы и лечение
Долгожданная уборка — окна сияют чистотой, пол блестит, все в квартире расставлено по полочкам, пыль стерта с поверхностей, красота! И вдруг, неожиданно, у вас начинается чихание, кашель и прочие признаки аллергии. Вполне возможно виной тому — реакция вашего организма на бытовую химию. Что же приводит к развитию аллергии на бытовую химию, можно ли ее избежать? Как защитить себя от обострения, и есть ли методы лечения, позволяющие полностью вылечить этот вид аллергической реакции? Ответы в этом материале.
Что такое аллергия на бытовую химию?
Под аллергией на бытовую химию подразумевается повышенная чувствительность к веществам в составе различных чистящих и моющих средств, а также шампуней и мыла.
 Эти вещества провоцируют повреждение кожи, повышая ее проницаемость для химических веществ, а также сами являются серьезными аллергенами1, 2.
Эти вещества провоцируют повреждение кожи, повышая ее проницаемость для химических веществ, а также сами являются серьезными аллергенами1, 2.
Каковы ее причины?
Самым мощным фактором развития сенсибилизации, то есть повышенной чувствительности к чужеродным веществам, становится контакт кожи или дыхательных путей с бытовой химией. При этом контакт может возникать не только при использовании средств для уборки и гигиены, но и быть опосредованным — то есть происходя через вещи и предметы обихода, на которых сохранились остатки моющих или чистящих веществ.
После контакта вещества попадают в организм, вызывая реакцию со стороны иммунной системы, клетки которой вступают в бой с веществами, стараясь их уничтожить как можно быстрее. Происходящие во время этого сражения биологические и иммунологические процессы приводят к формированию особых комплексов и антител, которые в будущем должны бороться с аллергенами.
При этом важно помнить, что комплексы специфичны: одни развиваются на укусы насекомых или на пыльцу растений, другие на средства для уборки или на животных, то есть в каждом случае антиген свой. Это и объясняет своего рода парадокс, при котором у одних людей есть реакция на средства бытовой химии, у других — на животных, но при этом все они могут спокойно пользоваться обычными моющими средствами1,3.
Какие бытовые вещества и средства могут спровоцировать аллергическую реакцию?
Существует множество веществ, которые могут приводить к аллергии на бытовую химию1,2.
Моющие вещества.
Средства для уборки, в том числе содержащие хлор.
Поверхностно-активные вещества, в том числе входящие в состав стиральных порошков и другой бытовой химии.
Растворители, клеи.

Пищевые добавки и некоторые пищевые продукты.
Средства для окраски и ухода за волосами.
Домашние растения и препараты по уходу за ними.
Каковы симптомы аллергии на бытовую химию?
Этот вид аллергии относится к контактной, и первые симптомы проявляются в месте непосредственного проникновения аллергена в организм. Чаще всего это кожа и слизистая оболочка дыхательных путей — основные места контакта бытовой химии с организмом. Так, например, на коже могут появиться сыпь и зуд, сухость, покраснение, шелушение, растрескивание или образоваться волдыри, сыпь в виде крапивницы и т. п. Если же аллерген проник через слизистую оболочку дыхательных путей, то аллергия проявляется респираторным синдромом: насморк, обильное выделение слизи, чувство заложенности носа, зуд и першение в носу и носоглотке, кашель.
 А вот при попадании аллергена через глаза развивается аллергическое воспаление слизистой оболочки глаза — то есть конъюнктивы. Если же средство было проглочено при вдыхании и проникло в пищеварительную систему, то симптомы могут быть похожи на симптомы отравления: тошнота, рвота, нарушения стула.
А вот при попадании аллергена через глаза развивается аллергическое воспаление слизистой оболочки глаза — то есть конъюнктивы. Если же средство было проглочено при вдыхании и проникло в пищеварительную систему, то симптомы могут быть похожи на симптомы отравления: тошнота, рвота, нарушения стула.
Тяжелые аллергии на бытовую химию могут проявляться бронхоспазмом, отеком Квинке, анафилактическим шоком2, 3.
Кожный зуд: причины, болезни кожи, аллергии, болезни внутренних органов и систем
Само слово «зуд» уже вызывает реакцию в теле. Руки потянулись почесать какую-то часть тела или вы просто заёрзали на стуле сейчас? Это естественный ответ на сигналы, которые посылает наш мозг. На коже по всему нашему телу расположены нервные окончания. Именно они через спинной мозг передают в наш мозг информацию о наличии раздражителя, на который необходимо отреагировать.
Например, обычной реакцией, когда на нас села муха погреться или комар, намеревающийся попить нашей крови, будет сразу же согнать насекомое и почесать или потереть участок кожи, где оно располагалось. Так работают наши нейронные связи. Но что касается зуда – ощущения, которое возникает в теле и заставляет чесаться – считается, что специфических рецепторов, воспринимающих его, не существует. Наша нервная система кодирует разные сочетания возбуждения рецепторов кожи как ощущение зуда. Поэтому стоит признать, что до конца это явление пока не изучено.
Какой бывает зуд
Если возвратиться к примеру с насекомыми, то в случае, если комар все-таки успел попить нашей крови, то какое-то время место укуса на теле может хотеться расчесать. Этот тип зуда называют локализованным. Он вызван в основном укусами или ползанием насекомых по телу. Но также к этому типу относится анальный зуд (зуд в заднем проходе), зуд вульвы (зуд во влагалище) и зуд кожи головы, указывающий на различные заболевания. Зачастую имеет приступообразный характер.
Зачастую имеет приступообразный характер.
Генерализованный зуд также может быть симптомом или следствием некоторых заболеваний и состояний. Зуд кожи может иметь разную степень интенсивности, и создавать серьезный дискомфорт человеку. Этот тип зуда может иметь постоянный характер. В таких случаях необходимо обратиться к врачу-дерматологу.
Стоит ли сразу записываться на прием к дерматологу?
Паниковать, конечно, не стоит. Но, несомненно, следует прислушаться к своему телу и обращаться к врачу в случаях, если кожный зуд:
- беспокоит больше 14 дней;
- вызывает дискомфорт и бессонницу;
- возникает по всему телу или локализуется на отдельных участках;
- дополняется иными симптомами, такими как: резкое снижение веса, потеря сил, перемена характера стула и мочи, и другие.
Этих условий будет достаточно, чтобы обратиться к дерматологу и получить своевременную консультацию, при необходимости направление на лабораторное обследование, и дальнейшее лечение по результатам диагностики.
Причины кожного зуда
Давайте же разберемся в причинах, которые могут вызывать кожный зуд, и рассмотрим их подробнее.
Заболевания внутренних органов и систем
1. Болезни печени и желчевыводящих путей
Нередко кожный зуд сопровождает такие заболевания печени и желчевыводящих путей, как холестаз – в 80-100 процентах случаев, при желчекаменной болезни, реже при синдроме Жильбера. Также от зуда страдают около 10-ти процентов больных циррозом печени в связи с накоплением в крови токсичных желчных кислот, 20-ти — хроническим гепатитом, до 3-х процентов – онкологией поджелудочной железы.
Врач может назначить Программа 114 «Печеночные пробы», Бактериологический посев + антибиотикограмма желчи, Синдром Жильбера, негемолитическая гипербилирубинемия семейная/токсичность, Программа 164 «Проверься на гепатиты А, В и С», Биохимию Фибромакса и Фибротеста для оценки фиброза печени. При аутоиммунных поражениях – Антитела к митохондриям (АМА) — скрининг, Антитела к растворимому печеночному антигену (anti-SLA) — качествен.
 , Антитела к микросомам печени и почек, ANTI-LKM — скрининг, Антитела к митохондриям (АМА-М2).
, Антитела к микросомам печени и почек, ANTI-LKM — скрининг, Антитела к митохондриям (АМА-М2).2. Заболевания почек
Больные с диагнозом «уремия» (почечная недостаточность), особенно на последней стадии развития болезни и получающих поддерживающий гемодиализ, испытывают кожный зуд в 77-ми процентах случаев. Назначая диализ, врач помогает максимально уменьшить его интенсивность вплоть до исчезновения.
3. Заболевания щитовидной железы
Во время прохождения курса лечения препаратами диффузного токсического зоба у пациентов может появляться кожный зуд.
4. Сахарный диабет
Причиной зуда в области половых органов является кандидоз, прогрессирующий на фоне повышенного уровня глюкозы в крови. Зуд кожи головы может проявляться при диабетической нейропатии.
5. Гематологические заболевания
Около 50-ти процентов обладателей диагноза «истинная полицитемия» беспокоит кожный зуд, который еще активней проявляется при взаимодействии с горячей водой. У 30-ти процентов больных лимфогранулематозом зуд начинается в районе нижних конечностей и по мере развития болезни распространяется по всей поверхности тела. Также может проявляться при железодефицитной анемии, мастоцитозе, парапротеинемие, лимфолейкозе. Нередко при гематологических заболеваниях зуд является первым сигналом недуга.
У 30-ти процентов больных лимфогранулематозом зуд начинается в районе нижних конечностей и по мере развития болезни распространяется по всей поверхности тела. Также может проявляться при железодефицитной анемии, мастоцитозе, парапротеинемие, лимфолейкозе. Нередко при гематологических заболеваниях зуд является первым сигналом недуга.
6. ВИЧ
Люди с ВИЧ нередко страдают от кожного зуда, но в 92-ух процентах случаев он спровоцирован сопутствующими инфекциями в связи с подавленным иммунитетом.
7. Аутоиммунные заболевания нервной системы
В случае рассеянного склероза кожный зуд может иметь характер внезапных приступов. После перенесенного церебрального кровоизлияния возникает с другой стороны от поврежденного участка мозга. Иногда за зуд принимают проявления парестезии – расстройства чувствительности, при котором могут возникать жжение, ощущения ползанья насекомых по коже и т.д. Парестезии сопровождают многие нервные заболевания.
Кожные заболевания
1. Псориаз
В случае быстрого развития заболевания зуд беспокоит больного на пораженных псориазом участках тела, сопровождаясь сильным шелушением кожи. Причинами возникновения могут быть стресс, разного рода эмоциональные потрясения, нарушения в работе эндокринной системы. Болезнь характеризуется красными очень сухими пятнами на коже, которые впоследствии сливаются в одно, образуя бляшки. При расчесывании пораженных участков образуются раны, которые долго не заживают.
2. Экзема
Зуд не всегда сопровождает течение болезни. Экземой в 20-30% случаев страдают люди, подвластные аллергическим реакциям на продукты или лекарства, но бывают и другие причины возникновения. Себорейную экзему вызывают дрожжеподобные грибы, и проявляется она на участках тела с высокой активностью сальных желез, сопровождаясь зудом.
Атопическая экзема, сопровождающаяся кожным зудом, чаще всего начинается в раннем возрасте и появляется вследствие аллергической реакции. Также может случиться рецидив и в более зрелом возрасте. У детей в основном проявляется покраснением на щеках, а у взрослых – на локтях, коленях и запястьях.
Также может случиться рецидив и в более зрелом возрасте. У детей в основном проявляется покраснением на щеках, а у взрослых – на локтях, коленях и запястьях.
Контактная экзема отличается тем, что она более локальный – пятна на теле располагаются на месте контакта с аллергеном, где и возникает зуд.
Экзема имеет вид пятна, на месте которого появляются пузырьки, что впоследствии вскрываются и преобразуются в корочки.
Паразиты, бактерии, вирусы
1. Гельминтоз
Гельминтоз вызван паразитическими червями гельминтами. Заразиться можно, если не придерживаться правил гигиены – не мыть руки перед едой или овощи и фрукты перед употреблением, пить водопроводную воду и т.д. Больных гельминтозом может сильно беспокоить зуд заднего прохода.
2. Чесотка
Чесоточный клещ может принести с собой немало проблем. Характерными особенностями чесотки является сыпь и зуд по всему телу. При расчесывании могут возникнуть вторичные гнойнички вследствие инфицирования таким образом.
3. Демодекоз
Причиной зуда при этом заболевании являются клещи-железницы, поражающие волосяные фолликулы и сальные железы больного.
4. Педикулёз
Заболевание вызвано такими паразитами как головная, платяная и лобковая вши. На месте укусов паразитов на теле возникает зуд на коже. При расчесывании пораженных участков также могут возникать гнойнички в связи с инфицированием.
5. Пуликоз
Пуликоз вызван укусами человеческой блохи. На пораженном участке кожи возникает зудящая сыпь, а само место укуса паразитом опухает. Помимо дискомфорта, который доставляет зуд, человеческая блоха может также переносить многие возбудители опасных болезней.
6. Стрептодермия
Стрептококковое импетиго – одна из разновидностей поверхностной стрептодермии – вызвано стафилококками и стрептококками. Бактерии проникают в кожный покров при наличии даже незначительных повреждений эпидермиса. Вследствие заражения на поверхности тела появляется высыпание и кожный зуд.
7. Фолликулит
Зачастую фолликулит – воспаление волосяного фолликула – появляется по вине смешанной стрепто-стафилококковой инфекции или же по причине игнорирования правил личной гигиены, сильной потливости, трения кожи об одежду. В зоне пораженных фолликулов возникает зуд.
8. Герпес
Заражение вирусом проявляется высыпанием на коже и слизистой. Имеет несколько типов, вызывающих разные заболевания, включая простой, генитальный герпес, ветряную оспу, опоясывающий лишай и другие. Большинство из вышеперечисленных недугов сопровождают кожный зуд, жжение и доставляют сильный дискомфорт больному. Также может иметь место при постгерпетической невралгии.
Врач может назначить Герпес простой, Herpes simplex, антитела к типам 1/2 IgG, Герпес простой, Herpes simplex, антитела к типам 1/2 IgM, Герпес простой, Herpes simplex, антитела к типу 2 IgG, Герпес, Human herpesvirus, антитела к типу 8 IgG, Герпес простой Herpes simplex, типы 1/2, ДНК методом REAL TIME ПЦР — кач.
 , Герпес, Human herpesvirus, 6 тип, ДНК методом REAL TIME ПЦР — количеств., Герпес простой Herpes simplex, типы 1/2, ДНК методом REAL TIME ПЦР — кач.
, Герпес, Human herpesvirus, 6 тип, ДНК методом REAL TIME ПЦР — количеств., Герпес простой Herpes simplex, типы 1/2, ДНК методом REAL TIME ПЦР — кач.
Аллергия и крапивница
Одной из наиболее частых причин крапивницы является реакция при воздействии аллергена. В качестве аллергена могут быть как лекарственные вещества, пищевые продукты, аллергены насекомых, так и воздействие таких факторов, низкие и высокие температуры и др.
При предположении аллергии, как причины проявления крапивницы, врач может использовать исследования для выявления сенсибилизации к лекарственным препаратам; пищевым продуктам, например, таким, как специфические Ig E к ягодам, цитрусовым, яйцу, рыбе и др.
Сухость кожи
Из-за жесткой воды в сочетании с обычным мылом, недостаточной регидрации организма кожа становится сухая, шелушащаяся, в связи с чем может появиться зуд. В данном случае, чтобы избавиться от зуда, необходимо регулярно увлажнять кожу и пить больше жидкости.
Проблема сухой кожи также распространена и среди пожилых людей, когда сальные и потовые железы уже не так активно работают. В этом случае имеем дело с сенильным, или старческим, зудом.
Дефицит витаминов и минералов
Кожу необходимо питать не только водой и косметическими средствами, но и полезными витаминами и минералами. При авитаминозе кожа сохнет, из-за чего может возникнуть зуд. Компенсировав нехватку витаминов группы А, В, С, D, железа и цинка можно не только избавиться от проблемы шелушения и зуда, но и от угрей.
Психогенный зуд
В связи с такими состояниями как стресс, эмоциональные потрясения, переутомление, депрессия на нервной почве может возникнуть кожный зуд. Также к такой форме зуда можно отнести то, что после прочтения статьи захочется почесаться.
Беременность
По разным причинам многие беременные сталкиваются с проблемой кожного зуда чуть ли не с первых недель. В некоторых случаях это может быть связано с гормонами, в некоторых – с растяжением кожи или аллергенами.
Восстановление кожи
Заживление кожи после косметических процедур, ожогов действительно может сопровождаться зудом из-за усиленного кровообращения на участке тела.
Климактерический период
Период перестройки организма женщины во время климакса затрагивает гормоны, которые могут повлиять на появление кожного зуда, в основном в интимных зонах.
Выводы
Как видно, кожный зуд может вызывать масса причин: вирусы, паразиты, аллергии, сопутствующие болезни и т.д. Для того, чтобы выявить причину, потребуется консультация дерматолога.
Ну а для профилактики и для того, чтобы не столкнуться с данной проблемой, можно выделить несколько несложных правил:
- Хотя бы раз в год проходить полное обследование организма.
- Своевременно лечить кожные заболевания, инфекционные, грибковые, печени, почек и т.д.
- В случае аллергии избегать контакта с раздражителем.
- Соблюдать правила личной гигиены.

- Избегать стрессов, стараться высыпаться и радоваться каждому дню.
- Придерживаться здорового и сбалансированного питания и пить много воды.
- Регулярно увлажнять кожу.
Другие новости
20.01.2022
19.01.2022
18.01.2022
Сыпь на шее | Уровень здоровья
Сыпь на шее может быть вызвана целым рядом заболеваний и состояний, таких как инфекции, воспаления, аллергические реакции и аутоиммунные процессы. Внезапная или острая сыпь на шее может быть вызвана аллергической реакцией или чувствительностью к определенному веществу, такому как украшения, продукты питания или лекарства. Хроническая или продолжительная сыпь на шее может быть вызвана такими состояниями, как воспалительное заболевание.
Внезапная или острая сыпь на шее может быть вызвана аллергической реакцией или чувствительностью к определенному веществу, такому как украшения, продукты питания или лекарства. Хроническая или продолжительная сыпь на шее может быть вызвана такими состояниями, как воспалительное заболевание.
Во всех возрастных группах более серьезные причины сыпи на шее включают тяжелую аллергическую реакцию с анафилаксией (сжатие дыхательных путей), бактериальный менингит и целлюлит, представляющий собой инвазивную кожную инфекцию, которая может быть вызвана стрептококковыми или стафилококковыми бактериями.
Инфекционные причины сыпи на шее
Сыпь на шее может быть вызвана инфекцией, включая:
Аллергические причины сыпи на шее
Сыпь на шее может быть вызвана аллергической реакцией, включая:
Другие причины сыпи на шее
Сыпь на шее также может сопровождать следующие состояния:
Опасные для жизни причины сыпи на шее
В некоторых случаях сыпь на шее может сопровождать серьезное или опасное для жизни состояние, которое следует немедленно оценить в условиях неотложной помощи. Серьезные или опасные для жизни состояния включают:
Серьезные или опасные для жизни состояния включают:
Аллергическая пурпура (аутоиммунное кровотечение)
Многоформная эритема (тип аллергической реакции)
Менингит (вызванный бактерией Neisseria meningitidis )
Тяжелые аллергические реакции и анафилаксия
Токсический эпидермальный некролиз (поражение кожи и слизистых оболочек вследствие тяжелой реакции на лекарства)
Вопросы для диагностики причины сыпи на шее
Чтобы диагностировать основную причину сыпи на шее, ваш врач или лицензированный практикующий врач задаст вам несколько вопросов, связанных с вашими симптомами.Предоставление полных ответов на эти вопросы поможет вашему врачу в диагностике причины сыпи на шее:
Опишите сыпь. Где это находится? Как выглядит сыпь?
Сыпь развивалась внезапно или медленно? Он постоянный или периодический?
Распространяется ли сыпь на другие области?
Появляется ли сыпь при какой-либо деятельности, например при приеме пищи?
Когда впервые появилась сыпь?
Была ли у вас ранее сыпь?
Есть ли у вас другие симптомы?
Были ли вы в недавнем контакте с какими-либо необычными веществами или окружающей средой, например, подвергались воздействию химических веществ или необычных растений, принимали новые лекарства или добавки или путешествовали за границу?
Каковы потенциальные осложнения сыпи на шее?
Осложнения сыпи на шее варьируются в зависимости от основного заболевания, расстройства или состояния. Выявление и лечение основной причины сыпи на шее важно для минимизации возможных осложнений, таких как попадание в кожу болезнетворных бактерий или грибков. Это может произойти, если есть сильный зуд и расчесы, которые приводят к разрушению кожи. Следование плану лечения, разработанному вами и вашим лечащим врачом специально для вас, сведет к минимуму риск осложнений, в том числе:
Выявление и лечение основной причины сыпи на шее важно для минимизации возможных осложнений, таких как попадание в кожу болезнетворных бактерий или грибков. Это может произойти, если есть сильный зуд и расчесы, которые приводят к разрушению кожи. Следование плану лечения, разработанному вами и вашим лечащим врачом специально для вас, сведет к минимуму риск осложнений, в том числе:
Бактериальная или грибковая инфекция кожи
Целлюлит
Открытые раны и поражения
Постоянное изменение текстуры кожи
Постоянное изменение цвета кожи
- Рубцевание
Зудящая сыпь? Как определить, что это экзема или псориаз – Cleveland Clinic
У вас есть стойкие красные, сухие, зудящие пятна на коже, которые не проходят? Если это так, у вас может быть экзема или псориаз.Эти кожные заболевания имеют схожие симптомы, поэтому их часто трудно отличить друг от друга. Но вы, вероятно, обнаружите, что врачи часто относятся к ним одинаково.
Но вы, вероятно, обнаружите, что врачи часто относятся к ним одинаково.
Cleveland Clinic — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
По словам дерматолога Энтони Фернандеса, доктора медицинских наук, оба заболевания проявляются воспалением кожи (выглядят как сыпь).По его словам, различия заключаются в их клеточном и молекулярном составе.
Каковы основные отличия?
Псориаз — это хроническое иммуноопосредованное заболевание. Это означает, что ваша иммунная система становится дисфункциональной и хронически активированной, что приводит к изменениям кожи. Это вызывает выпуклые, красные, чешуйчатые пятна на коже или скальпе.
Существует несколько подтипов псориаза. Бляшечный псориаз является наиболее распространенным и составляет почти 80-90 процентов случаев псориаза.
Люди с бляшечным псориазом обычно имеют четко очерченные, приподнятые, зудящие, болезненные красные бляшки, покрытые серебристыми чешуйками. Бляшки чаще всего встречаются на локтях и коленях, но могут возникать где угодно.
Бляшки чаще всего встречаются на локтях и коленях, но могут возникать где угодно.
Экзема это воспаление кожи, которое может иметь многочисленные триггеры. Атопический дерматит является наиболее распространенным типом экземы. Обычно это происходит у людей с астмой, сенной лихорадкой или другими аллергиями в личном или семейном анамнезе, а также часто наблюдается у детей.Это делает кожу более чувствительной и более склонной к инфекциям.
В любой момент жизни у вас может развиться экзема из-за сухости кожи или химических веществ, которые контактируют с кожей и вызывают раздражение или аллергические реакции.
Ни псориаз, ни экзема не заразны, говорит д-р Фернандес. Но хотя вы не можете передавать их от человека к человеку, они могут передаваться по наследству.
На какие симптомы следует обращать внимание?
Визуально иногда бывает трудно отличить одно состояние от другого.
«Чтобы отличить экзему от псориаза, необходимо изучить все клинические аспекты сыпи, включая анамнез и другие медицинские проблемы пациента», — говорит д-р Фернандес.
Общие признаки — сухая и/или потрескавшаяся шелушащаяся кожа, зуд и красные пятна или бляшки — могут проявляться в обоих случаях.
При псориазе бляшки на коже, вероятно, более толстые и покрыты сухим шелушением. Но иногда этого недостаточно, чтобы отличить одно от другого невооруженным глазом.— говорит Фернандес.
Более очевидный признак — просачивание жидкости через кожу (известное как серозный экссудат) — указывает на экзему.
«Когда мы это видим, мы определенно думаем об экземе, а не о псориазе», — говорит он. «Но определенно бывают моменты, когда мы не можем заметить разницу. И в этих случаях мы будем проводить биопсию».
Какие есть варианты лечения?
Хотя основные причины различны, лечение в целом одинаковое, говорит доктор Фернандес.По его словам, вам следует обратиться к дерматологу при любой сыпи, которая не проходит с помощью безрецептурных лекарств.
Типичные методы лечения включают:
- Местный кортизон, , особенно если у вас легкий случай.

- Иммунодепрессанты (такие как циклоспорин или метотрексат) для более умеренных и тяжелых случаев.
- Фототерапия или лечение ультрафиолетовым светом в тяжелых случаях.
Кроме того, экзема может вызвать вторичную инфекцию, поэтому ваш врач может использовать местные и системные антибиотики для удаления бактерий и снятия воспаления.
Как облегчить симптомы?
Доктор Фернандес рекомендует использовать увлажняющий крем или мазь, если у вас экзема или псориаз. Полезно держать кожу влажной, потому что у вас больше шансов чесаться, если ваша кожа сухая.
Ваша кожа также может извлечь пользу из этих общих советов по здоровью:
- Употребляйте алкоголь только в умеренных количествах.
- Ешьте здоровую пищу.
- Пейте больше воды.
- Делайте больше упражнений.
Не существует лекарства от псориаза и различных видов экземы, включая атопический дерматит. Но вы можете уменьшить симптомы, получая надлежащее лечение и заботясь о своей коже, говорит доктор Фернандес.
Но вы можете уменьшить симптомы, получая надлежащее лечение и заботясь о своей коже, говорит доктор Фернандес.
причин, изображений и многого другого — DermNet
Автор: достопочтенный профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 1998 г. Пересмотрено и обновлено в августе 2015 г. Обновлено Джанет Деннис, ноябрь 2018 г. Технический редактор: Мэри Элейн Лютер, студент-медик, Университет Росса, Барбадос. Главный редактор DermNet: адъюнкт-профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия.Копия отредактирована Гасом Митчеллом. Январь 2020.
Что такое интертриго?
Интертриго описывает сыпь на изгибах, например, за ушами, в складках шеи, под мышками, под выступающим животом, в паху, между ягодицами, в межпальцевых перепонках или в промежутках между пальцами ног . Хотя опрелость может поражать только одну кожную складку, опрелость обычно затрагивает несколько участков. Интертриго является признаком воспаления или инфекции.
У кого бывает интертриго?
Интертриго может поражать мужчин и женщин любого возраста.Интертриго особенно часто встречается у людей с избыточным весом или ожирением (см. метаболический синдром).
Другими способствующими факторами являются:
У младенцев пеленочный дерматит представляет собой разновидность опрелости, которая в основном возникает из-за воздействия на кожу пота, мочи и фекалий в области подгузника.
Опрелости пальцев и перепонок связаны с закрытой или тесно облегающей обувью. Лимфедема также является причиной опрелости пальцев ног.
Каковы клинические признаки интертриго?
Опрелости могут быть острыми (недавно начавшимися), рецидивирующими (рецидивирующими) или хроническими (присутствующими более шести недель).Точный внешний вид и поведение зависят от основной причины (причин).
Кожа, пораженная интертриго, воспалена, покраснела и вызывает дискомфорт. Пораженная кожа может стать влажной и мацерированной, что приводит к образованию трещин (трещин) и шелушению.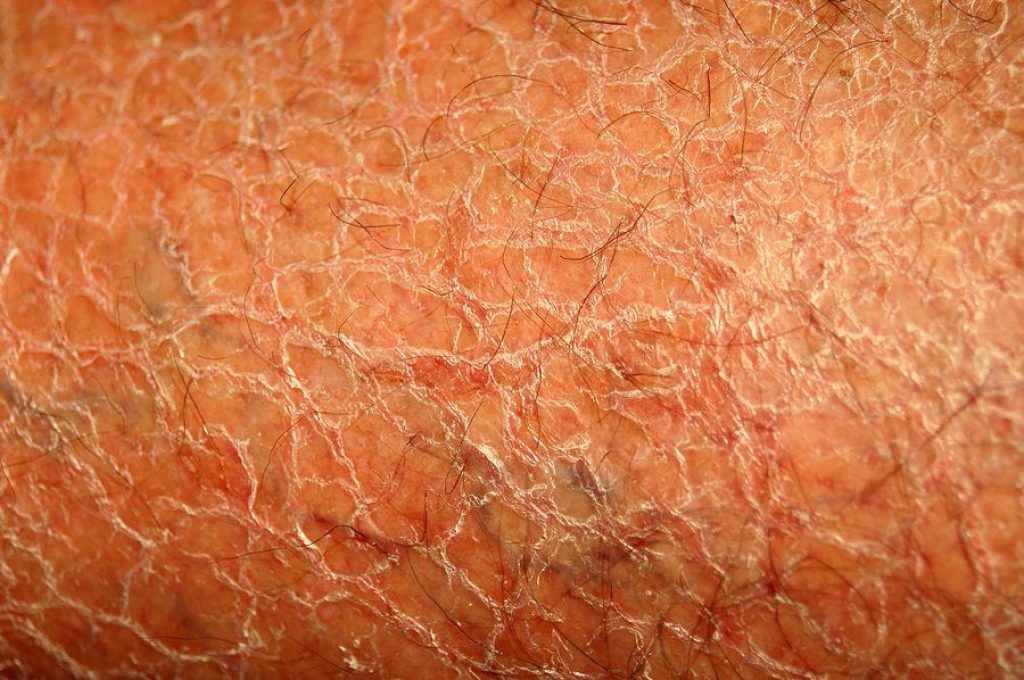
Интертриго с вторичной бактериальной инфекцией (например, псевдомонадой) может вызывать неприятный запах.
Что вызывает интертриго?
Интертриго обусловлено генетическими факторами и факторами окружающей среды.
- Кожа изгиба имеет относительно высокую температуру поверхности.
- Влага от неощутимой потери воды и потоотделения не может испаряться из-за окклюзии.
- Трение от движения прилегающей кожи приводит к натиранию.
- Интертриго чаще возникает в жаркой и влажной среде.
- Сахарный диабет, алкоголь и курение повышают вероятность опрелости, особенно инфекционной формы.
Микробиом (микроорганизмы, обычно обитающие на коже) на изгибах кожи включает Corynebacterium , другие бактерии и дрожжи.Разрастание микробиома в теплой влажной среде может вызвать интертриго.
Опрелости классифицируются по инфекционному и воспалительному происхождению, но они часто пересекаются.
- Инфекции, как правило, односторонние и асимметричные.

- Атопический дерматит обычно бывает двусторонним и симметричным, поражает сгибы шеи, колени и локти.
- Другие воспалительные заболевания также имеют тенденцию к симметричному поражению подмышек, паха, груди и складок на животе.
Инфекции, вызывающие интертриго
Молочница: Candida albicans
- Характеризуется быстрым развитием
- Зуд, влажная, шелушащаяся, красная и белая кожа
- Небольшие поверхностные папулы и пустулы
Candida albicans
Эритразма: Corynebacterium minutissimum
- Стойкие коричневые пятна
- Минимальный масштаб
- Бессимптомный (безболезненный и не зудящий)
Эритразма
Опоясывающий лишай: Trichophyton rubrum + T.interdigitale
- Tinea cruris (в паху) и спортивная стопа (между пальцами ног)
- Медленно распространяется от недель до месяцев
- Кольцевые пластины неправильной формы
- Пилинг, скейлинг
Опоясывающий лишай
Импетиго: Staphylococcus aureus и Streptococcus pyogenes
- Быстрое развитие
- Влажные волдыри и корки на красной основе
- Заразен, поэтому другие члены семьи также могут быть затронуты
Импетиго
Фурункулы: Staphylococcus aureus
- Быстрое развитие
- Очень болезненные фолликулярные папулы и узелки
- Центральная пустула или абсцесс
Кипятить
Фолликулит: Staphylococcus aureus
- Острый или хронический
- Поверхностные болезненные красные папулы
- Пустулы с центром в волосяных фолликулах
- Может провоцироваться бритьем, вощением, эпиляцией.

Фолликулит
Воспаления кожи, вызывающие опрелости
Псориаз изгибов
- Четко очерченные, гладкие или блестящие красные пятна
- Очень стойкий
- Часто встречается в субмаммарных и паховых складках
- Симметричное поражение
- Майская трещина (трещина) в складке
- Красные пятна на других участках чешуйчатые
Псориаз изгибов
Себорейный дерматит
- Нечеткие лососево-розовые тонкие пятна
- Общие в подмышечных впадинах и паховых складках
- Серьезность колеблется
- Может быть асимметричным
- Часто незамеченный
- Красные пятна на лице и коже головы обычно шелушатся.
Себорейный дерматит
Атопический дерматит
- Впервые возникает в младенчестве
- Общий для локтевых и коленных складок
- Характеризуется вспышками
- Очень зудит
- Острая экзема красная, с волдырями, опухшая
- Хроническая экзема сухая, утолщенная, с кожными покровами (лихенифицированная).

Атопический дерматит
Контактно-раздражающий дерматит
- Острый, рецидивирующий или хронический
К раздражителям относятся:
- Жидкости организма: пот, моча
- Трение от движения и одежды
- Сухость из-за антиперспиранта
- Мыло
- Чрезмерная стирка.
Раздражающий контактный дерматит
Контактный аллергический дерматит
- Острый или рецидивирующий
- Аллергеном может быть:
- Отдушка, консервант или лекарство в дезодоранте, влажных салфетках или другом продукте
- Компонент нижнего белья (резина в резинке, никель в проволоке бюстгальтера).
Аллергический контактный дерматит
Гидраденит гнойный
- Хроническое заболевание
- Фурункулезные фолликулярные папулы и узелки
- Выделительные пазухи и рубцы
Гнойный гидраденит
Болезнь Хейли-Хейли
- Периодически возникающие болезненные неглубокие волдыри, которые быстро вскрываются
- Редкое наследственное заболевание
- Часто начинается в возрасте 20–40 лет
- Больше проблем в летние месяцы
Болезнь Хейли-Хейли
Зернистый паракератоз
- Красно-коричневая чешуйчатая сыпь
- Может вызывать зуд
- Редкий
- Биопсия необходима для диагностики.

Зернистый паракератоз
Болезнь Фокса-Фордайса
- Куполообразные фолликулярные папулы в подмышечных впадинах
- Часто сохраняется
- Бессимптомный или зудящий
- Снижение потоотделения
- В результате расчесов в конечном итоге возникают экскориации и лихенификация.
Болезнь Фокса-Фордайса
Опрелость перепонки пальца
- Часто встречается у лиц, носящих тесную обувь
- Pseudomonas aeruginosa – наиболее распространенный микроорганизм
- Легкая опрелость между пальцами и перепонкой пальцев проявляется эритемой и шелушением (эпидермофития стопы)
- Хроническая опрелость (длительностью более шести месяцев) вызывает жгучую боль, экссудацию, мацерацию и неспособность двигать пальцами ног
- Серьезным осложнением является целлюлит, часто распространяющийся на лодыжки и колени.
Опрелость перепонки пальца
Какие исследования необходимо провести?
Для определения причины интертриго могут потребоваться исследования.
Как лечить интертриго?
Ссылки
- Janniger CK, Schwartz RA, Szepietowski JC, Reich A. Опрелости и распространенные вторичные инфекции кожи. Am Fam Врач 2005; 1; 72: 833–8. Журнал
- Тюзюн Ю., Вольф Р., Баглам С., Энгин Б.Пеленочный (салфеточный) дерматит: складчатый (интертригинозный) дерматоз. Клин Дерматол 2015; 33: 477–82. ПабМед
- Де Бритто Л.Дж., Юварадж Дж., Камарадж П., Пуопатия С., Виджаялакшми Г. Факторы риска хронического опрелости лимфедемы ноги в южной Индии: исследование случай-контроль. Int J ранения низкой степени тяжести 2015; 14: 377–83. doi: 10.1177/1534734615604289.PubMed
- Мартин Э.Г., Санчес Р.М., Эррера А.Е., Умберт М.П. Такролимус для местного применения для лечения псориаза на лице, гениталиях, интертригинозных участках и телесных бляшках.J Drugs Dermatol 2006; 5: 334–36. ПабМед
- Weidner T, Tittelbach J, Illing T, Elsner P. Грамотрицательные бактериальные инфекции пальцев стопы – систематический обзор.
 J Eur Acad Dermatol Venereol 2018; 32: 39–47. ПабМед
J Eur Acad Dermatol Venereol 2018; 32: 39–47. ПабМед
DermNet NZ
Другие веб-сайты
Книги о кожных заболеваниях
Кожные реакции — Борьба с побочными эффектами
Что такое кожные реакции?
Включает: сухой кожа, гиперпигментация, изменения ногтей, фотосенсибилизация, радиационный отзыв, сыпь.
Кожные реакции на лекарственную терапию чрезвычайно распространены. Все препараты могут вызывать кожные реакции, хотя если они и возникают, то обычно легкие, однако некоторые кожные реакции являются серьезными и потенциально опасными для жизни. Из-за этого все о сыпи, связанной с приемом лекарств, следует сообщить лечащему врачу для оценки.
Причина кожных реакций часто неизвестна, хотя многие из них имеют аллергические или токсические
основа.
Кожные реакции могут не зависеть от дозы и могут сохраняться в течение длительного времени после введения препарата.
аллергическая реакция купирована. Например, при повышенной чувствительности
реакция на пенициллин, состояние кожи может ухудшиться в течение семи-десяти дней после
препарат был остановлен. Особенно важно, чтобы аллергические кожные реакции
правильно идентифицированы, так как воздействие того же наркотика в будущем может вызвать много
более тяжелые кожные реакции.
Токсические реакции, напротив, носят дозозависимый характер, а кожные реакции обычно решить довольно скоро после прекращения наркотиков, вызывающих реакцию.
Существуют факторы, которые могут увеличить риск развития кожных реакций, которые включают:
- Болезнь печени
- Болезнь почек
- Системная красная волчанка (волчанка)
- СПИД
Лекарственная аллергия чаще встречается у пожилых людей и может быть связана с развитием
иммунного ответа или повышенного воздействия лекарств. Путь наркотиков
даются могут влиять на лекарственную аллергию; в общем, местное применение (наносится непосредственно
на коже) имеет наибольшую вероятность вызвать кожные реакции, за которыми следует внутривенное
(IV) затем лекарства, принимаемые внутрь.
Путь наркотиков
даются могут влиять на лекарственную аллергию; в общем, местное применение (наносится непосредственно
на коже) имеет наибольшую вероятность вызвать кожные реакции, за которыми следует внутривенное
(IV) затем лекарства, принимаемые внутрь.
Типы кожных реакций:
Сухая кожа
Что такое сухая кожа?
Сухая кожа характеризуется легким шелушением, шероховатостью, ощущением стянутости и, возможно, зуд.При сухой кожной реакции клетки кожи в нижнем слое эпидермис (верхний слой кожи) сухой и плоский, без влаги. Факторы которые способствуют сухости кожных реакций, включают:
- Дегидратация
- Экстремальные погодные условия
- Парфюмерные продукты
- Аллергия
Когда увлажняющий крем используется на поверхности кожи, продукт проникает и
восстанавливает влажность клеток кожи. Кремы и лосьоны – эффективные средства
восстановления влаги после реакций сухой кожи. Мази предназначены
быть барьером и оставаться на поверхности кожи для защиты от агрессивных
элементы.
Кремы и лосьоны – эффективные средства
восстановления влаги после реакций сухой кожи. Мази предназначены
быть барьером и оставаться на поверхности кожи для защиты от агрессивных
элементы.
Что вы можете сделать, чтобы справиться с реакциями сухой кожи:
Избегать:
- Парфюмерные продукты
- Жемчужная ванна
- Мыло, особенно ароматизированное мыло.
- Очищающие бруски без мыла, они могут сушить и вызывать раздражение.
- Кремы, лосьоны, мази и т. д. на основе ланолина
- Все, на что, по вашему мнению, может быть аллергия. (распространенные аллергены;
моющие средства, растения, домашние животные, агрессивные химикаты в бытовых чистящих средствах, резина
перчатки, украшения, перья, трава и пыльца, искусственные ногти и клей).

Личная гигиена:
- Вытрите насухо, промокнув кожу мягким полотенцем, а не сильно растирая ее.
- Используйте мягкое, неароматизированное мыло без дезодоранта, такое как Dove, Basis, Aveeno. или мыло для сухой кожи Neutrogena . Или низкоаллергенное мыло или заменитель мыла — крем, очищающие гели.
- Принимайте душ или короткие прохладные ванны вместо длительных горячих ванн.
- Бритье для мужчин — если на лице возникают реакции сухости кожи, пропустите пару дней (на выходных?), чтобы дать лицу отдохнуть. Не пользуйтесь парфюмированными средствами после бритья.
- Бритье для женщин — если после бритья ног появляется сыпь, больше не брейтесь
до полного заживления кожи.

Одежда:
- Носить хлопчатобумажную одежду, по возможности прилегающую к коже, а не шерстяную, синтетическую волокна или грубая одежда.
- Стирайте одежду в мягком моющем средстве.
Погода:
- Экстремальные погодные условия могут ухудшиться и вызвать сухость кожи (жара и солнечно, холодно и ветрено).
- Носите перчатки в холодную погоду.
- Избегайте пребывания на солнце. Используйте солнцезащитный крем SPF 15 (или выше) и защитную одежду.
Жидкости:
- Пейте много жидкости, чтобы поддерживать водный баланс организма.Вы должны выпить 2-3
литр безалкогольных напитков без кофеина ежедневно, если вы не получили указание
ограничить потребление жидкости.

Лосьоны и кремы:
- Регулярно используйте увлажняющие средства. Увлажняющие средства предотвращают потерю воды, наслаивая жирную кожу. вещество на коже, чтобы удерживать воду или притягивать воду к внешней коже слой от внутреннего слоя кожи.Вещества, которые останавливают потерю воды, включают нефть, минеральное масло, ланолин и силиконовые продукты. Вещества, притягивающие воду к кожи включают глицерин, пропиленгликоль, белки и некоторые витамины.
- Масла для ванн, такие как детское масло, минеральное масло, травяное масло для ванн, масло для ванн Lubriderm или Масло для тела Neutrogena можно наносить на влажную кожу после выхода из ванны. или душ.
Защита рук:
- Всегда тщательно ополаскивайте и вытирайте руки насухо, особенно после контакта с чистящими средствами.

- Наденьте резиновые или виниловые перчатки для защиты рук, под ними наденьте тонкие хлопчатобумажные перчатки. Не носить в течение длительного периода времени. (Часто стирайте хлопчатобумажные перчатки).
Примечание: Мы настоятельно рекомендуем вам поговорить со своим лечащим врачом. о вашем конкретном заболевании и лечении.Информация, содержащаяся на этом веб-сайте информация о кожных реакциях и других заболеваниях предназначена для полезно и познавательно, но не заменяет консультацию врача.
Промывка
Что такое промывка?
Приливы – это временное покраснение лица и шеи, вызванное расширением кровотока.
капилляры.Приливы крови возникают по разным причинам, например, при химиотерапии. наркотики. Карциноидные опухоли также могут вызывать гиперемию как часть карциноидного синдрома.
Другими причинами являются алкоголь и другие наркотики.
наркотики. Карциноидные опухоли также могут вызывать гиперемию как часть карциноидного синдрома.
Другими причинами являются алкоголь и другие наркотики.
- Некоторые химиотерапевтические препараты связаны с этой гиперемией, например: аспарагиназа, блеомицин, карбоплатин, кармустин, цисплатин, циклофосфамид, дакарбазин, диэтилстилбестрол, доцетаксел, доксорубицин, фторурацил, ломустин, паклитаксел, пликамицин, прокарбазин, и тенипозид.
- Биологическая терапия, связанная с гиперемией, включает интерлейкин-2.
Примечание: Мы настоятельно рекомендуем вам поговорить со своим лечащим врачом.
о вашем конкретном заболевании и лечении. Информация, содержащаяся
на этом веб-сайте предназначено быть полезным и образовательным, но не заменяет
для медицинской консультации.
Гиперпигментация
Что такое гиперпигментация?
Гиперпигментация – это потемнение кожи. Это может проявляться как общее затемнение кожного покрова или может быть локализованным. Это может быть связано с фототоксической реакцией где участки, подверженные воздействию света, могут иметь золотисто-коричневый или сланцево-серый цвет. изменение цвета.Некоторые препараты вызывают изменения ногтей, потемнение языка, десен и над суставами пальцев. Большинство кожных реакций возникают в течение двух-трех недель. начала химиотерапии и проходят через 10–12 недель после прекращения лечения.
- Гиперпигментация чаще всего сопровождает применение алкилирующих агентов и противоопухолевых антитела.
- Метотрексат может вызывать характерный «знак флажка» на волосах — горизонтальная гиперпигментация.
 полосы, чередующиеся с нормальным цветом волос у светловолосых.
полосы, чередующиеся с нормальным цветом волос у светловолосых. - Изменение цвета может произойти в местах давления, например, под лентой или повязками. Об этом сообщалось для бусульфана, циклофосфамида, цисплатина, ифосфамида, тиотепа, доцетаксел и этопозид.
- Змеевидная гиперпигментация: некоторые химиотерапевтические препараты (фторурацил, винорелбин,
и некоторые комбинированные схемы), вводимые внутривенно (в/в), могут вызвать потемнение
венозные пути вверх по руке.Это потемнение над венами со временем исчезнет.
- Причина этих кожных реакций в настоящее время неизвестна, но они могут быть связаны с прямой токсичностью,
стимуляция меланоцитов (клеток кожи, ответственных за цвет кожи) и поствоспалительная
изменения. Хотя кожные реакции иногда могут быть постоянными,
в большинстве случаев обесцвечивание постепенно проходит после прекращения химиотерапии.

- Причина этих кожных реакций в настоящее время неизвестна, но они могут быть связаны с прямой токсичностью,
стимуляция меланоцитов (клеток кожи, ответственных за цвет кожи) и поствоспалительная
изменения. Хотя кожные реакции иногда могут быть постоянными,
в большинстве случаев обесцвечивание постепенно проходит после прекращения химиотерапии.
Примечание: Мы настоятельно рекомендуем вам поговорить со своим лечащим врачом. о вашем конкретном заболевании и лечении. Информация, содержащаяся на этом веб-сайте информация о кожных реакциях и других заболеваниях предназначена для полезно и познавательно, но не заменяет консультацию врача.
Замена ногтей
Что такое изменения ногтей?
Существует несколько типов изменений ногтей, которые могут возникнуть у пациентов, получающих химиотерапия.Наиболее распространенные из этих кожных реакций наблюдаются, особенно у у темнокожих лиц – гиперпигментация (потемнение). Вертикальный или горизонтальный полосы или общее потемнение. Препараты, для которых были известны эти кожные реакции произойти включают:
- Блеомицин, циклофосфамид, даунорубицин, доксорубицин, фторурацил, гидроксимочевина,
аминоглютетимид, бусульфан, цисплатин, дакарбазин, доцетаксел, идарубицин, ифосфамид,
мелфалан, метотрексат, митомицин и митоксантрон.

- Эта гиперпигментация обычно прорастает вместе с ногтем.
Прочие замены гвоздей включают:
- Линии Бо (горизонтальные впадины ногтевой пластины). Эти кожные реакции может возникнуть через несколько недель после курса химиотерапии.
- Линии Миса (белое горизонтальное обесцвечивание ногтевой пластины, затрагивающее всю ширина ногтя).
- Лейконихия (белое горизонтальное обесцвечивание, затрагивающее неполную ширину ногтя).
- Онихолизис (отделение или ослабление ногтя пальца руки или ноги от ногтя) кровать).
- Ониходистрофия (мальформация ногтя).
Все эти кожные реакции носят временный характер и в конечном итоге проходят после
препарат, вызывающий изменение, прекращается, и пораженные ногти отрастают (это может
занять недели или месяцы).
Что вы можете сделать, чтобы справиться со сменой ногтей:
- Ногти должны быть подстрижены и содержаться в чистоте.
- При уборке дома и в саду следует надевать перчатки, чтобы свести к минимуму повреждения и предотвратить инфекционное заболевание.
- Лак для ногтей и искусственные ногти нельзя носить, пока ногти не отрастут. вышел и вернулся в норму.
Лекарства, которые могут быть назначены врачом при кожных реакциях:
- Для лечения инфекций ногтевого ложа могут потребоваться антибиотики.
Сообщите своему врачу или поставщику медицинских услуг, если:
- Вы подозреваете инфекцию ногтей.
Примечание: Мы настоятельно рекомендуем вам поговорить со своим лечащим врачом.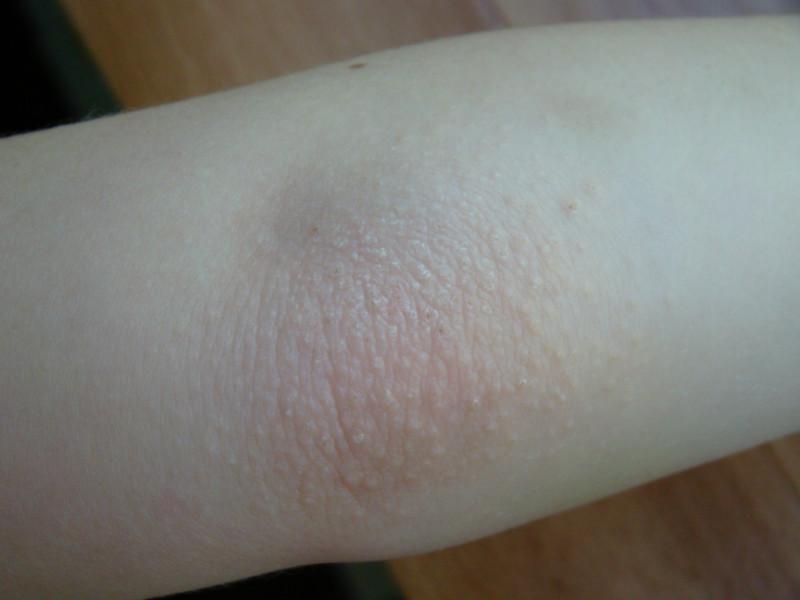 о вашем конкретном заболевании и лечении.Информация, содержащаяся
на этом веб-сайте информация о кожных реакциях и других заболеваниях предназначена для
полезно и познавательно, но не заменяет консультацию врача.
о вашем конкретном заболевании и лечении.Информация, содержащаяся
на этом веб-сайте информация о кожных реакциях и других заболеваниях предназначена для
полезно и познавательно, но не заменяет консультацию врача.
Фоточувствительность
Что такое светочувствительность?
Фоточувствительность — это повышенная реакция кожи на ультрафиолетовое излучение. (Солнечный лучик). Различают три типа реакций фотосенсибилизации: фототоксические, фотоаллергическая и УФ-реакция.
- Фототоксические реакции являются распространенными реакциями фоточувствительности
и может быть вызвано у большинства людей при достаточно высокой дозе препарата и достаточном
световая экспозиция. Эти реакции фоточувствительности обычно проявляются
в течение 5-20 часов после воздействия и напоминает выраженный солнечный ожог (покраснение, отек,
образование пузырей, мокнутие и шелушение).
 Сыпь ограничивается участками, подвергшимися воздействию
светлый.
Сыпь ограничивается участками, подвергшимися воздействию
светлый. - Препараты, связанные с этими реакциями фоточувствительности: дакарбазин, фторурацил, метотрексат и винбластин.
- Фотоаллергические реакции встречаются реже, чем фототоксические реакции. Фотоаллергическая реакция аналогична фототоксической реакции, но реакция может распространяться за пределы областей, подверженных воздействию света. Препарат, который может у этой реакции фоточувствительности есть флутамид.
- Реакция отзыва ультрафиолета вызывает повторную активацию солнечного ожога, если
препараты вводят в течение 1 недели после получения солнечного ожога. Эта реактивация
на самом деле может быть более серьезным, чем первичный солнечный ожог.

Что вы можете сделать, чтобы справиться со светочувствительностью:
Профилактика:
- Используйте солнцезащитный крем или защитную одежду, когда находитесь на солнце, даже в пасмурные дни.
- Может потребоваться солнцезащитный крем с физическим барьером, таким как оксид цинка.
- Избегайте соляриев.
- Способность загорать ранее без повреждения ожогов или кожных реакций на солнечный свет не означает, что кожа будет реагировать таким же образом на химиотерапию или облучение.
Уменьшение воспаления:
- Используйте прохладные влажные повязки.
- Применять лосьоны.
Лекарства или методы лечения, которые ваш врач может порекомендовать или назначить при фотосенсибилизации реакции:
- Кремы для местного применения, содержащие кортикостероиды и/или обладающие противозудными свойствами.

- Если реакция тяжелая, могут быть назначены системные кортикостероиды.
Примечание: Мы настоятельно рекомендуем вам поговорить со своим лечащим врачом. о вашем конкретном заболевании и лечении.Информация, содержащаяся на этом веб-сайте информация о кожных реакциях и других заболеваниях предназначена для полезно и познавательно, но не заменяет консультацию врача.
Отзыв радиации
Что такое радиационный отзыв?
Возврат радиации — это покраснение, которое может возникнуть в месте предыдущего облучения.
при назначении некоторых химиотерапевтических препаратов.Воспоминание о радиации напоминает сильный солнечный ожог
в зоне предыдущего облучения.
- Этот эффект воспоминания о радиации может проявиться в период от 8 дней до 15 лет после облучения
терапия.

- Эти кожные реакции чаще всего связаны с противоопухолевыми антибиотиками, такими как как дактиномицин и доксорубицин.
- Лечение радиационного отзыва является симптоматическим с попыткой избежать или лечить вторичное инфекции, которые могут возникнуть.Иногда для чтобы разрешить продолжение приема наркотика без дальнейших эффектов отзыва радиации.
Что вы можете сделать, чтобы справиться с отзывом радиации:
- Держитесь подальше от солнца и избегайте соляриев.
- Если вам необходимо находиться на солнце, используйте защитную одежду и солнцезащитный крем с SPF 30. или выше над ранее облученной кожей.
Примечание: Мы настоятельно рекомендуем вам поговорить со своим лечащим врачом. о вашем конкретном заболевании и лечении. Информация, содержащаяся
на этом веб-сайте о кожных реакциях и других заболеваниях имеется в виду
быть полезным и образовательным, но не заменяет медицинскую консультацию.
о вашем конкретном заболевании и лечении. Информация, содержащаяся
на этом веб-сайте о кожных реакциях и других заболеваниях имеется в виду
быть полезным и образовательным, но не заменяет медицинскую консультацию.
Сыпь
Что такое сыпь?
Сыпь — это общий термин для кожных реакций, некоторые более конкретные термины
используется для описания того, как выглядит сыпь, например:
- Эритематозный – покраснение.
- Макулярное пятно — маленькие, отчетливые, плоские участки.
- Папулезные — небольшие возвышающиеся очаги.
- Пятнисто-папулезная сыпь является наиболее распространенным типом кожной реакции, вызванной лекарственными препаратами.
Эти кожные реакции обычно начинаются на туловище.
 Руки и ноги часто
участвует, но лицо может быть сохранено. Сыпь обычно ярко-красного цвета
кожа может быть горячей, жгучей или зудящей.Эта сыпь может возникать почти
любое лекарство в любое время в течение двух-трех недель после того, как лекарство было дано, но
чаще всего в первые 10 дней.
Руки и ноги часто
участвует, но лицо может быть сохранено. Сыпь обычно ярко-красного цвета
кожа может быть горячей, жгучей или зудящей.Эта сыпь может возникать почти
любое лекарство в любое время в течение двух-трех недель после того, как лекарство было дано, но
чаще всего в первые 10 дней. - Тяжелой формой этого типа сыпи может быть широко распространенная красная сыпь, вместе. Часто сочетается с шелушением кожи и шелушением (участки мокрых или сухих открытых язв). Могут быть и другие симптомы, такие как лихорадка, лимфа. увеличение узлов и потеря аппетита.
Крапивница: выступающие, зудящие, красные пятна или волдыри, которые
может быть бледным в центре и красным снаружи. Это тоже общий
Реакция на лекарство обычно возникает в течение 36 часов после воздействия препарата. Поражения
редко длятся более 24 часов. Однако при повторном введении препарата кожа
реакции могут развиваться в течение нескольких минут.
Поражения
редко длятся более 24 часов. Однако при повторном введении препарата кожа
реакции могут развиваться в течение нескольких минут.
- Лечение крапивницы включает прекращение действия возбудителя и лечение антигистаминными препаратами.
- Отек или отек также могут возникать при крапивнице как часть аллергической реакции. Это сосудистая реакция, приводящая к увеличению способности клеток к жидкости. «просачиваться» в слои кожи, вызывая отек. Эти кожные реакции случаются гораздо реже, чем одна крапивница. Язык, губы или веки в общем пострадал. Отек дыхательных путей может привести к затруднению дыхание, перекрытие дыхательных путей и смерть.Если наблюдается отек и при любых признаках затрудненного дыхания немедленно обратитесь за помощью.
Акне: Некоторые лекарства могут вызывать угревую сыпь или усугублять ее течение. Повреждения при акне, похожие на сыпь, папулезные и заполнены гноем, но угри обычно
отсутствует.
Повреждения при акне, похожие на сыпь, папулезные и заполнены гноем, но угри обычно
отсутствует.
- Препараты, обычно вызывающие этот тип сыпи, включают кортикостероиды, андрогены (у женщин), дактиномицин, винбластин, пероральные контрацептивы.
Псориаз: Обычно описывается как красноватые пятна покрыты крупной сухой серебристой чешуей.
- Некоторые лекарства вызывают псориаз у лиц, не болевших этим заболеванием в анамнезе. состояние кожи (альфа-интерферон) или иногда может усугубить ранее существовавший псориаз (интерферон альфа и интерлейкин-2).
Пурпура: Состояние, характеризующееся кровотечением при
кожи или слизистых оболочек.Это приводит к появлению пурпурного
пятна или пятна.
- Основной причиной этих кожных реакций является тромбоцитопения (очень низкий уровень тромбоцитов). считать).
Синдром Стивена-Джонсона (ССД): Очень тяжелое, редкое кожная реакция, включающая гриппоподобные симптомы (лихорадка, озноб, общие боли, усталость) и обширная кожная реакция с разнообразными паттернами.Кожа реакции могут включать образование пузырей на коже и эрозий.
- Этот синдром часто вызывается лекарствами.
- Причиной ССД считается большое количество лекарств, наиболее распространенными из которых являются: пенициллины, тетрациклины, сульфаниламиды и НПВП (нестероидные противовоспалительные наркотики).
- Препараты, которые могут вызывать эти кожные реакции, следует немедленно прекратить.
- Пациентов обычно госпитализируют для внутривенного введения кортикостероидов, замещения жидкости
и антибиотики, если это необходимо.

- Повторный вызов препарата никогда не бывает оправданным.
Что вы можете сделать, чтобы справиться с сыпью:
- Носите свободную нераздражающую одежду.
- При купании используйте мягкое мыло без отдушек.
- При мытье и сушке кожи слегка похлопывайте кожу, а не растирайте ее. полотенце или мочалка.
- Используйте солнцезащитный крем или защитную одежду, когда находитесь на солнце, даже в пасмурные дни.
- Избегайте соляриев.
- Загар кожи в анамнезе без травмирующих ожогов или кожных реакций на солнечный свет не означает, что кожа будет реагировать таким же образом на химиотерапию или облучение.
Лекарства, которые могут быть назначены вашим врачом:
- Кремы с кортикостероидами
- Солнцезащитные средства
- Каламин лосьон от зуда
- Антигистаминные препараты для лечения аллергических реакций.

- Анальгетики (обезболивающие), если присутствует болезненная сыпь.
Когда звонить своему врачу или медицинскому работнику по поводу кожных реакций:
- Отек, боль в груди или затрудненное дыхание (признаки аллергической реакции).Немедленно обратитесь за помощью и сообщите об этом своему лечащему врачу.
- Лихорадка 100,5°F (38°C) или выше, озноб (возможные признаки инфекции).
- Необъяснимая или усиливающаяся кожная сыпь.
- Зуд, боль или другие тревожные симптомы, сопровождающие сыпь.
- Сыпь на слизистых оболочках рта или носа.
- Любые волдыри, шелушение, открытые участки кожи.
- При подозрении на инфекцию кожи или ногтей.
Примечание: Мы настоятельно рекомендуем вам поговорить со своим лечащим врачом. о вашем конкретном заболевании и лечении. Информация, содержащаяся
на этом веб-сайте информация о кожных реакциях и других заболеваниях предназначена для
полезно и познавательно, но не заменяет консультацию врача.
о вашем конкретном заболевании и лечении. Информация, содержащаяся
на этом веб-сайте информация о кожных реакциях и других заболеваниях предназначена для
полезно и познавательно, но не заменяет консультацию врача.
Экзема на лице и шее
Вокруг рта или глаз, на веках, носу и даже ушах…
Экзема, будь то атопическая или аллергическая, часто появляется на лице и шее.
Аллергическая экзема на лице или шее
Контактная экзема вызывается аллергией.Это происходит, когда ваша кожа имеет аллергическую реакцию после контакта с определенным продуктом. Возможно, вы несколько раз подвергались воздействию этого продукта в прошлом, и у вас не было реакции. Действительно, одной из характеристик контактной экземы является то, что аллергия может появиться внезапно.
Некоторые известные триггеры аллергии
Прямой контакт:
косметика, шампунь, краска для волос, зубная паста, бижутерия (колье, серьги), местные лекарства, средства личной гигиены, музыкальные инструменты (которые касаются губ), глазные капли (веки) и т. д.
Косвенный контакт:
через руки, касаясь лица или шеи: лак для ногтей, кремы, средства личной гигиены и т. д.
по воздуху: ароматизаторы, растворители, краска, древесная пыль, некоторые растения
- через прикосновение другого человека к лицу или шее: дневной крем, солнцезащитный крем, краска для волос и т. д.
Прямой контакт
Самый яркий пример – аллергия на серьги бижутерии. Этот аллерген часто легче всего идентифицировать.
Этот аллерген часто легче всего идентифицировать.
Косвенный контакт
Через руки
Многие контактные аллергии на лице и шее на самом деле возникают на руках из-за того, как часто мы прикасаемся к лицу и шее. Классический пример — лак для ногтей, который, несмотря на то, что не вызвал реакцию на пальцах, вызывает ее на веках (где кожа такая тонкая!) или даже на шее в результате прикосновения к этим участкам руками.То же самое может произойти с кремом или другим косметическим продуктом, нанесенным на руки. Контактная экзема может быть вызвана непрямым контактом с аллергеном через руки, другими словами, «ручным переносом».
По воздуху
Аллергены могут вступить в контакт с вашей кожей, путешествуя по воздуху, например, ароматизаторы. Это называется «воздушный контакт».
Через другого человека
Косвенный контакт также может происходить через другого человека, например, отца, который, например, наносит крем на руки перед тем, как взять ребенка на руки.Это известно как «контакт через доверенное лицо».
У вас никогда не бывает аллергии на объект или продукт сам по себе, а скорее на аллерген в этом объекте или продукте… который, следовательно, может быть компонентом других продуктов или объектов.
Как определить причину аллергии?
Сначала вам нужно определить триггер контактной аллергии, чтобы исключить ее из своей повседневной жизни.Хотя причина может быть очевидной, все же лучше проконсультироваться с врачом, так как вам, возможно, придется оглянуться назад и изучить свои прошлые действия, чтобы найти причину (аллергические реакции могут появиться спустя долгое время после первого контакта, иногда даже через несколько недель).
Ваш врач сможет определить более неуловимые триггеры, задавая подробные вопросы и проводя тесты на аллергию. Аллерголог также сможет посоветовать, чего вам следует избегать, поскольку аллерген может быть обнаружен в нескольких различных продуктах или предметах.
А фотоаллергия?
Некоторые контактные аллергии вызываются присутствием продукта в сочетании с воздействием солнца! В частности, воздействие определенных УФ-лучей может вызвать аллергическую реакцию на продукт, контактирующий с кожей. Естественно, лицо подвергается воздействию солнечных лучей и поэтому более восприимчиво.
В случае фотоаллергической экземы наиболее распространенными причинами являются лекарства и солнцезащитный крем.
Атопическая экзема на лице или шее
Атопическая экзема чаще всего поражает эти участки тела у младенцев и взрослых.
У младенцев это обычно первая область, пораженная экземой. Появляется на «выпуклостях», особенно на щеках (могут появляться и другие пятна на других участках тела).
У взрослых пятна экземы обычно появляются на нескольких участках: кистях, сгибах рук и т. д.
Этот тип экземы вызван атопией, а не аллергией. Атопия — это генетическая гиперчувствительность к окружающей среде, которая также может проявляться астмой или ринитом. У людей с атопической кожей экзема проявляется обострениями, чередующимися с периодами ремиссии.
Для получения дополнительной информации ознакомьтесь с этим подробным обзором атопической экземы.
Экзема лица: что делать и чего избегать?
В случае аллергии вам, конечно же, следует избегать нанесения на лицо и шею косметики, кремов или декоративной косметики, содержащих идентифицированный аллерген.
В случае атопической экземы вам следует избегать контакта с любым веществом, которое может усугубить обострение (такие как мыло) или вызвать контактную аллергию помимо всего прочего (продукты, содержащие эфирные масла или ароматизаторы или содержащие длинный список ингредиенты).
Как успокоить экзему на лице или шее?
Чтобы успокоить зуд в любом случае, врач назначит местный кортикостероид (крем с кортизоном), который является основным средством лечения обострений экземы.
Дополнительно:
- для атопической экземы: кожу, которая часто очень сухая, необходимо восстановить с помощью смягчающего (увлажняющего) средства, чтобы сделать ее менее реактивной.
- для аллергической экземы: аллерген должен быть идентифицирован и удален из вашей рутины.
Экзема на лице/шее вызвана стрессом?
№Экзема всегда имеет физиологическую причину: аллергия, атопическая кожа или какой-либо другой источник. Поэтому вы не можете сказать, что экзема «все в вашей голове». Однако стресс может быть усугубляющим фактором или даже спусковым крючком для обострений (в случаях атопической экземы), поэтому он играет определенную роль. Но стресс никогда не бывает причиной.
Поэтому вы не можете сказать, что экзема «все в вашей голове». Однако стресс может быть усугубляющим фактором или даже спусковым крючком для обострений (в случаях атопической экземы), поэтому он играет определенную роль. Но стресс никогда не бывает причиной.
«Ни атопическая экзема, ни контактная экзема не заразны: давайте распространять информацию!»
Вы уверены, что это экзема?
Экзема или себорейный дерматит?
У взрослых красные, чешуйчатые пятна себорейного дерматита располагаются в складках по обеим сторонам носа и по краю кожи головы, которая также поражена «зудящей перхотью».Отчасти в этом заболевании виноват грибок.
Экзема или псориаз?
Дисгидротическая экзема | Кедры-Синай
Не то, что вы ищете?Что такое дисгидротическая экзема?
Дисгидротическая экзема является текущим
(хроническое) состояние кожи.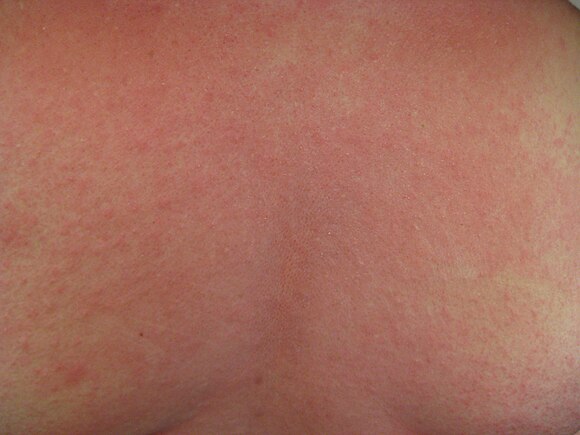 Вызывает чувство жжения, зуда.Тяжелая дисгидротическая
экзема также может вызывать волдыри. Это может повлиять на ваши ладони, стороны ваших
пальцы и подошвы ног. Это чаще всего встречается у людей в возрасте 20, 30,
и
40с. Но это может произойти в любом возрасте.
Вызывает чувство жжения, зуда.Тяжелая дисгидротическая
экзема также может вызывать волдыри. Это может повлиять на ваши ладони, стороны ваших
пальцы и подошвы ног. Это чаще всего встречается у людей в возрасте 20, 30,
и
40с. Но это может произойти в любом возрасте.
Кожа имеет несколько слоев. Внешний слой – эпидермис. Под ним находится дерма. Дерма содержит кровеносные сосуды, нервные окончания, корни волос и потовые железы.При экземе кожа воспаляется. Воспалительные клетки вашей иммунной системы вторгаются в эпидермис. Они раздражают и разрушают часть тканей есть. Экзема распространена. Он также известен как атопический дерматит.
Дисгидротическая экзема – это определенный
форма этого кожного воспаления. Это может вызвать симптомы от легкой до тяжелой степени. В некоторых случаях,
симптомы исчезают через несколько недель без лечения или просто с использованием лосьона для рук. Более
часто это происходит в течение многих месяцев или лет.
Более
часто это происходит в течение многих месяцев или лет.
Что вызывает дисгидротическую экзему?
Эксперты все еще работают, чтобы учиться причины. Но некоторые вещи могут увеличить риск его возникновения, например:
- Перенесенный атопический дерматит в мимо
- Наличие аллергии, например, аллергического ринит
- Воздействие аллергенов или раздражители, такие как некоторые металлы
- Курение
- Прием УФ-излучения
- Наличие гиперактивных потовых желез
Некоторые вещи могут вызывать эпизоды, например:
- Стресс
- Очень теплая или холодная погода
- Очень сухой или влажный воздух
Каковы симптомы дисгидротической экземы?
Часто первый симптом появляется внезапно
зуд на ладонях, сторонах пальцев или подошвах ног. Далее, маленький
могут начать появляться заполненные жидкостью волдыри (везикулы). Они вызывают более сильный зуд
и боль. Эти волдыри могут увеличиваться. У некоторых людей эти симптомы могут вызвать
много
проблем с повседневной деятельностью. Волдыри часто сохраняются в течение нескольких недель до
Oни
высохнуть и рассыпаться.
Далее, маленький
могут начать появляться заполненные жидкостью волдыри (везикулы). Они вызывают более сильный зуд
и боль. Эти волдыри могут увеличиваться. У некоторых людей эти симптомы могут вызвать
много
проблем с повседневной деятельностью. Волдыри часто сохраняются в течение нескольких недель до
Oни
высохнуть и рассыпаться.
Дисгидротическая экзема чаще поражает руки, чем ноги. В большинстве случаев, симптомы возникают на обеих руках или обеих ногах.
У некоторых людей симптомы частые эпизоды. Эпизоды могут происходить каждый месяц или около того в течение нескольких месяцев или лет. Над время, это может вызвать продолжающийся (хронический) дерматит рук и привести к большему количеству симптомов, такой в виде:
- Покрасневшая, твердая кожа
- Шелушение и шелушение кожи
- Трещины на коже
- Изменение цвета ногтей
Как диагностируется дисгидротическая экзема?
Общий диагноз может поставить вам
поставщика медицинских услуг или дерматолога. Дерматолог – это медицинский работник, который
специализируется на кожных заболеваниях.
Дерматолог – это медицинский работник, который
специализируется на кожных заболеваниях.
Ваш лечащий врач спросит о вашей истории болезни и ваших симптомах. Расскажите им о контакте, с которым вам пришлось возможные раздражители. Вам также предстоит медицинский осмотр. Вашему провайдеру потребуется сделать Убедитесь, что ваши симптомы не вызваны другими заболеваниями. Они могут включать аллергический контакт дерматит, стригущий лишай, герпес или редкое аутоиммунное заболевание.У вас также могут быть тесты такой в виде:
- Кожа соскоб или биопсия. Это делается для проверки инфекции или других причин сыпь.
- Патч
тестирование кожи.
 Этот тест ищет причины аллергии.
Этот тест ищет причины аллергии. - Кровь тесты. Это делается для проверки аутоиммунной причины.
Как лечится дисгидротическая экзема?
Лечение может включать:
- Увлажняющий лосьон или крем. Помогает лечить сухую кожу.
- Стероид мазь. Это может уменьшить воспаление.
- Кремы с кальциневрином. Они также могут уменьшить воспаление.
- Стероид
лекарства, принимаемые внутрь (перорально). Они используются при более тяжелых симптомах.

- Слив очень больших волдырей. Это может уменьшить боль.
- Лечение псораленом и ультрафиолетовым светом (ПУВА). Используется для людей с хроническими, тяжелыми симптомами.
- Другие лекарства. Больше целевых инъекционные биологические препараты, такие как дупилумаб, были одобрены для лечения экзема. Ранняя информация предполагает, что они также могут помочь при дисгидротической экземе.
Вам нужно будет использовать увлажняющий лосьон или крем каждый день. Это помогает лечить кожу
сухость по мере заживления волдырей. Если ваши симптомы не уменьшаются, вам могут потребоваться дополнительные анализы.
чтобы помочь проверить другие возможные причины ваших симптомов.
Какие возможны осложнения дисгидротической экземы?
Иногда это состояние может позволить бактерии (например, стафилококки) поражают кожу.Ваш лечащий врач может взять мазок кожу, чтобы проверить ее на наличие инфекции. Инфекцию можно лечить антибиотиком лекарство.
Жизнь с дисгидротической экземой
Общий уход за кожей также может вам помочь ограничить частоту и серьезность ваших симптомов. Ваш лечащий врач может консультировать:
- Использование теплой воды вместо горячей
- Использование мягкого, без запаха моющие средства
- Убедитесь, что вы хорошо высушиваете руки
- Использование крема или вазелина для защитить руки после их сушки
- Ношение безлатексных перчаток при мытье посуды
- Ношение перчаток в холодную или сырую погоду
- Держитесь подальше от возможных раздражителей, такие как моющие средства, растворители или средства для ухода за волосами
- Держитесь подальше от экстремальных погодных условий, когда возможно
Уменьшение стресса также может помочь уменьшить симптомы.
Основные положения о дисгидротической экземе
- Дисгидротическая экзема представляет собой тип кожи воспаление. Вызывает чувство жжения, зуда и сыпь в виде волдырей.
- Может поражать ладони, бока ваши пальцы и подошвы ваших ног. У некоторых людей симптомы могут быть довольно тяжелая форма.
- Вам могут потребоваться тесты для диагностики вашего состояния.
- Стероидная мазь и увлажняющая лосьон или крем некоторые лечения состояния.
- Общий уход за кожей может помочь вам ограничить как часто и серьезно проявляются ваши симптомы.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.

- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит ваш врач ты.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые дает вам ваш врач.
- Знайте, почему прописывается новое лекарство или лечение и как оно вам поможет.Также знать, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
- Если у вас запланирована повторная встреча, запишите дату, время и цель этой встречи.
 визит.
визит. - Знайте, как вы можете связаться со своим поставщиком услуг, если у вас есть вопросы.
Медицинский обозреватель: Майкл Лерер, доктор медицины
Медицинский обозреватель: Марианна Фрейзер MSN RN
Медицинский обозреватель: Рэймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, ООО. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Не то, что вы ищете?Кожные заболевания | Ваше восстановление после COVID
Большинство высыпаний, возникающих при COVID, проходят без лечения, однако следующие две сыпи требуют неотложной медицинской помощи:
Вирусная широко распространенная сыпь также наблюдается при редком и более тяжелом состоянии у детей, называемом PIMS (педиатрический воспалительный мультисистемный синдром).
 Дети с этой сыпью плохо себя чувствуют с высокой температурой и могут иметь другие симптомы, такие как усталость, опухшие руки и ноги, головная боль, покраснение глаз, ломота и боли, диарея и рвота.
Дети с этой сыпью плохо себя чувствуют с высокой температурой и могут иметь другие симптомы, такие как усталость, опухшие руки и ноги, головная боль, покраснение глаз, ломота и боли, диарея и рвота.Пурпурные (или более темные/коричневые/черные), болезненные бугорчатые участки в любом месте на коже , называемые пурпурой, могут возникать при COVID. Эти участки возникают из-за кровоизлияния в кожу и не меняют цвет при нажатии. Если у кого-то с лихорадкой внезапно появляется пурпура, срочно обратитесь за медицинской помощью в NHS 111, так как это может быть признаком других серьезных состояний, таких как менингит или сепсис.
Состояние моей кожи влияет на мои руки. Есть ли особые меры, которые я должен соблюдать при мытье рук?
Чтобы помочь остановить распространение COVID, важно следовать указаниям правительства, часто мыть руки и соблюдать правила социального дистанцирования.
Людям с кожными заболеваниями может быть трудно мыть руки, так как это может усугубить сухость кожи. Тем не менее, важно следовать правительственным рекомендациям по COVID:
Вымойте руки водой с мылом. Это не идеально для людей с сухой и потрескавшейся кожей, но следуйте советам, насколько это возможно.
Высушите руки после мытья, похлопывая, а не растирая.
Увлажняющие средства помогают при лечении дерматита рук.Их следует наносить после мытья рук и часто наносить в течение дня, когда кожа кажется сухой.
Увлажняющие средства можно использовать вместо мыла при принятии душа или ванной. Они не убивают вирус COVID, как мыло, но могут помочь уменьшить сухость кожи при купании. Некоторые люди наносят увлажняющий крем перед душем или ванной.
Ночное увлажнение помогает некоторым людям. Нанесите большое количество увлажняющего крема перед сном, затем наденьте чистые хлопчатобумажные перчатки на ночь.

Когда вы не моете руки, но руки вступают в контакт с водой или моющими средствами (например, при мытье посуды, мытье головы, чистке поверхностей салфетками), надевайте перчатки (например, нитриловые перчатки в аптеке или в Интернете) для защиты твоя кожа.
Что делать, если экзема рук или дерматит ухудшаются, несмотря на то, что я следую этому совету?
Фармацевт в аптеке может порекомендовать различные увлажняющие средства.Их следует применять часто, каждый час или около того, если это необходимо. Они также могут порекомендовать крем или мазь со стероидами легкой или средней силы (например, клобетазон или гидрокортизон), которые можно купить без рецепта и применять один раз в день в течение недели.
Если экзема/дерматит рук ухудшается или вы подозреваете инфекцию (например, если ваша кожа сочится или появляются желтые корки), вам может потребоваться поговорить с врачом общей практики. Вам может потребоваться лечение по рецепту, чтобы уменьшить воспаление или вылечить инфекцию.
Моя маска для лица вызывает проблемы с кожей, что мне делать?
Сообщалось о нескольких типах проблем с кожей, связанных с масками для лица.
Угри вызывают гнойные пятна под масками для лица, вызванные скоплением пота и кожного сала. Это можно свести к минимуму путем ежедневного умывания, использования безмасляного увлажняющего крема, регулярного мытья тканевых масок для лица, избегания сильного макияжа и снятия маски, когда это безопасно. Фармацевт в аптеке может порекомендовать лечение, или вам может потребоваться обратиться к врачу или медсестре в поликлинике за прописанными лекарствами.
Розацеа под масками для лица вызывает гнойные пятна, множественные крошечные комочки и изменение цвета кожи, которое может быть красным, фиолетовым или коричневым, в зависимости от цвета вашей кожи. Это часто требует лечения, назначенного врачом общей практики или медсестрой.
Экзема под масками может ухудшиться из-за раздражения, аллергии или реакции на кожный дрожжевой грибок.
 Этому могут помочь увлажняющие средства, но также может потребоваться назначенное лечение.
Этому могут помочь увлажняющие средства, но также может потребоваться назначенное лечение.
Лекарство
Важно, чтобы вы продолжали принимать лекарства, которые были прописаны вам для лечения вашего состояния кожи.Прекращение этого может сделать ваше общее состояние намного хуже. Если у вас есть какие-либо опасения или вопросы по поводу вашего лекарства, обратитесь к местному фармацевту, терапевту или дерматологу. Если вы не можете забрать свои лекарства, местный хирург или фармацевт могут организовать для вас доставку.
Если вас необходимо госпитализировать, не забудьте взять с собой актуальный список ваших лекарств.
Многие люди с кожными заболеваниями принимают лекарства, действующие на иммунную систему.Пока точно неизвестно, увеличивают или уменьшают эти лекарства риск инфицирования и тяжесть течения COVID. Исследования продолжаются, поэтому будет доступно больше информации. Не прекращайте и не сокращайте лечение , если это не рекомендовано врачом или медсестрой.
Лекарства, назначаемые для лечения вашего состояния кожи, не должны препятствовать тому, чтобы вы получили какую-либо из трех одобренных вакцин против COVID, предлагаемых в настоящее время.
Если у вас есть симптомы COVID, вам следует обсудить со своим врачом или медсестрой, следует ли вам продолжать прием лекарств. Не прекращайте прием лекарств без консультации с врачом.
Если вы вместе с врачом или медсестрой решите прекратить прием некоторых лекарств или сократить их количество, вам также должны быть даны рекомендации о том, когда возобновить лечение.
Прием в больнице
Больницам пришлось отложить многие несрочные приемы и запланированные процедуры из-за вспышки COVID. Эти решения соответствуют национальным рекомендациям, и вам будет предложено другое назначение, когда это будет безопасно.
С пациентами следует связаться со своими местными дерматологами, если их назначение было затронуто.
Некоторые из встреч могут быть предложены как личные встречи, или они могут быть проведены по телефону или видеосвязи.





 однако часто дают ложноположительный результат;
однако часто дают ложноположительный результат;
 Эти вещества провоцируют повреждение кожи, повышая ее проницаемость для химических веществ, а также сами являются серьезными аллергенами1, 2.
Эти вещества провоцируют повреждение кожи, повышая ее проницаемость для химических веществ, а также сами являются серьезными аллергенами1, 2.

 А вот при попадании аллергена через глаза развивается аллергическое воспаление слизистой оболочки глаза — то есть конъюнктивы. Если же средство было проглочено при вдыхании и проникло в пищеварительную систему, то симптомы могут быть похожи на симптомы отравления: тошнота, рвота, нарушения стула.
А вот при попадании аллергена через глаза развивается аллергическое воспаление слизистой оболочки глаза — то есть конъюнктивы. Если же средство было проглочено при вдыхании и проникло в пищеварительную систему, то симптомы могут быть похожи на симптомы отравления: тошнота, рвота, нарушения стула.






 J Eur Acad Dermatol Venereol 2018; 32: 39–47. ПабМед
J Eur Acad Dermatol Venereol 2018; 32: 39–47. ПабМед



 полосы, чередующиеся с нормальным цветом волос у светловолосых.
полосы, чередующиеся с нормальным цветом волос у светловолосых.
 Сыпь ограничивается участками, подвергшимися воздействию
светлый.
Сыпь ограничивается участками, подвергшимися воздействию
светлый.
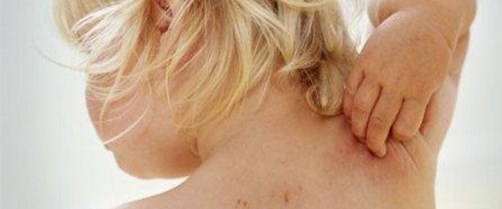
 Руки и ноги часто
участвует, но лицо может быть сохранено. Сыпь обычно ярко-красного цвета
кожа может быть горячей, жгучей или зудящей.Эта сыпь может возникать почти
любое лекарство в любое время в течение двух-трех недель после того, как лекарство было дано, но
чаще всего в первые 10 дней.
Руки и ноги часто
участвует, но лицо может быть сохранено. Сыпь обычно ярко-красного цвета
кожа может быть горячей, жгучей или зудящей.Эта сыпь может возникать почти
любое лекарство в любое время в течение двух-трех недель после того, как лекарство было дано, но
чаще всего в первые 10 дней.
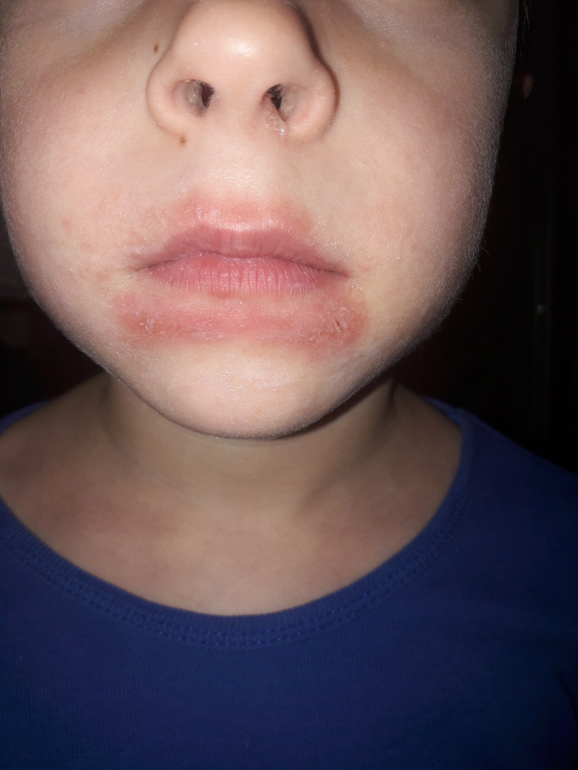
 Этот тест ищет причины аллергии.
Этот тест ищет причины аллергии.

 визит.
визит.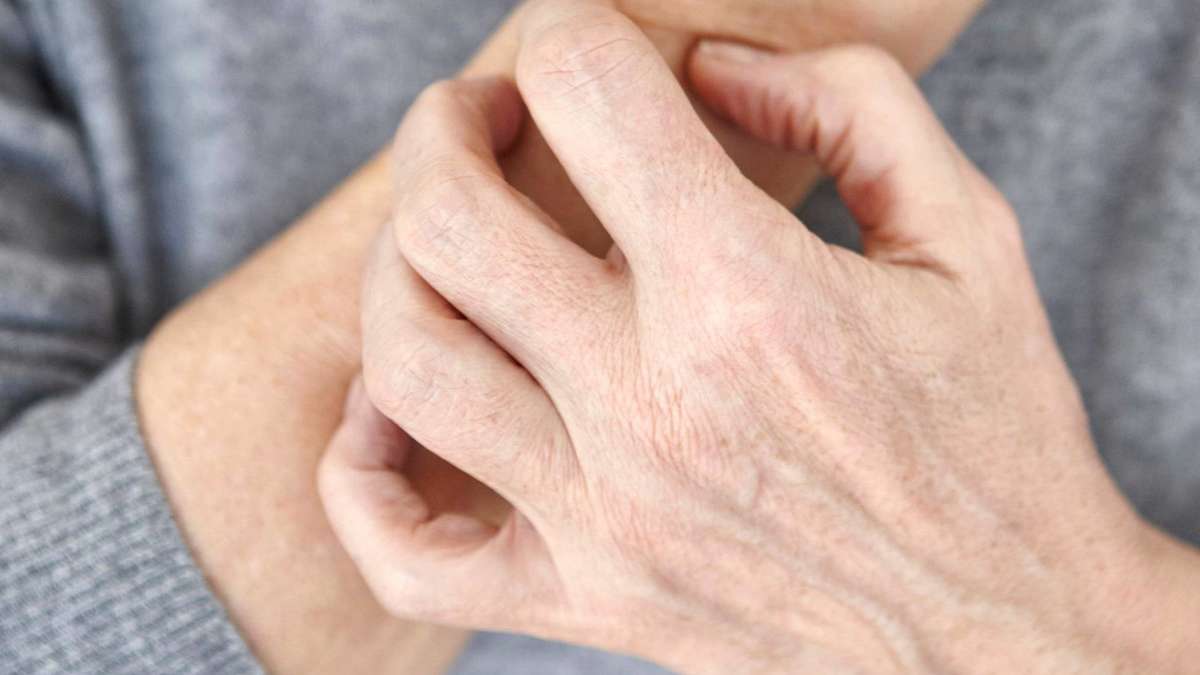 Дети с этой сыпью плохо себя чувствуют с высокой температурой и могут иметь другие симптомы, такие как усталость, опухшие руки и ноги, головная боль, покраснение глаз, ломота и боли, диарея и рвота.
Дети с этой сыпью плохо себя чувствуют с высокой температурой и могут иметь другие симптомы, такие как усталость, опухшие руки и ноги, головная боль, покраснение глаз, ломота и боли, диарея и рвота.
 Этому могут помочь увлажняющие средства, но также может потребоваться назначенное лечение.
Этому могут помочь увлажняющие средства, но также может потребоваться назначенное лечение.